En relación a un caso clínico pediátrico detectado en República Dominicana con su correspondiente resolución presentamos el siguiente caso clínico en un adolescente.
Varón de 21 Años con lesión extensa en antebrazo de 14 días de evolución que comenzó como un nódulo que luego se ulcera, con crecimiento progresivo, acompañado de registros febriles. Lo invitamos a dejar su opinión en el sector Comentarios!
Presentación del caso clínico
Paciente de 21 años con diagnóstico reciente de colitis ulcerosa (dos meses previos a la consulta), en tratamiento con mesalazina, que consulta por un cuadro de 14 días de evolución caracterizado por lesión extensa en antebrazo derecho, que comenzó como un nódulo que luego se ulcera, con crecimiento progresivo, acompañado de registros febriles.
Al examen físico, se encontraba hemodinámicamente estable, febril, con palidez cutáneo mucosa generalizada, inyección conjuntival externa bilateral. En región póstero-externa de antebrazo derecho presentaba lesión de 25 x 15 cm, eritémato-violácea, de bordes netos, serpinginosos, sobreelevados, con áreas ulceradas y necróticas, rodeado de halo eritematoso con aumento de la temperatura y dolor. En segundo dedo de mano homolateral se observaba lesión de 3 x 2 cm de similares características. El resto de examen físico no presentaba particularidades.
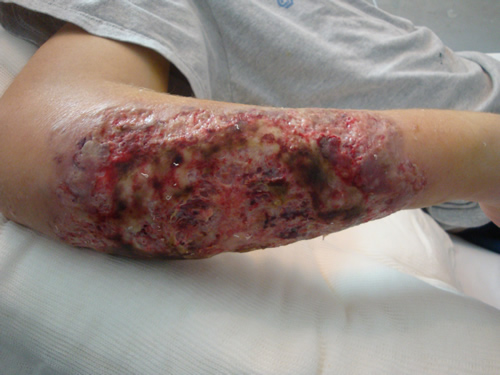
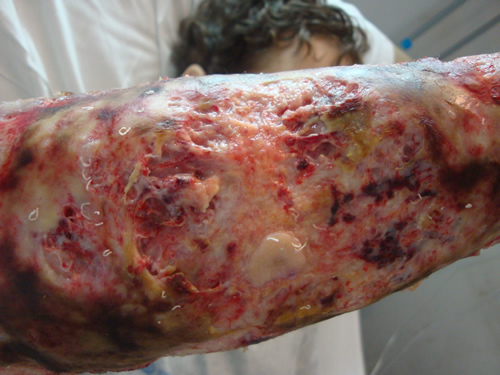
Laboratorio: hematócrito 25%, hemoglobina 7,7g/dl, leucocitos 12000/mm3, lactato deshidrogenasa 541mUI/ml, eritrosedimentación 120 mm/hora, resto normal.
Radiografía de antebrazo derecho: pérdida de sustancia de partes blandas, sin gas ni lesiones osteolíticas.
Se tomaron hemocultivos periféricos, cultivo local de lesión cutánea y se inició tratamiento antibiótico empírico. Se realizó toma de biopsia de la lesión cutánea.
Diagnósticos presuntivos:
1. Leishmaniasis muco-cutánea
2. Leucemia Cutis
3. Pioderma Gangrenoso
4. Poliarteritis Nodosa
5. Celulitis Necrosante
6. Fascitis Necrotizante (Gangrena gaseosa)
7. Carcinoma Metastásico
2. Leucemia Cutis
3. Pioderma Gangrenoso
4. Poliarteritis Nodosa
5. Celulitis Necrosante
6. Fascitis Necrotizante (Gangrena gaseosa)
7. Carcinoma Metastásico
Espere aquí mismo el artículo con la respuesta y detalles del tema dentro de 15 días (Si la respuesta es ofrecida con justificación precisa por nuestros seguidores antes de la fecha, automáticamente será publicado)
"De anticipación agradecemos la participación de nuestros seguidores en este interesante caso"
.png)
.png)
.png)
1-Característicamente se extiende 1 o 2 cm por día o el 50 % en una semana
2-Dolor desproporcionado al área de afectación
3-Típicamente se inicia como un nódulo, pápula o bulla
4- Enfermedad inflamatoria intestinal, poliartritis, leucemia mielocítica, preleucemia, etc.
5- Generalmente disminuye el 50% posterior a un mes de corticoterapia
Referencias Bibliográficas
"De anticipación agradecemos la participación de nuestros seguidores en este interesante caso"
Resolución del caso clínico.
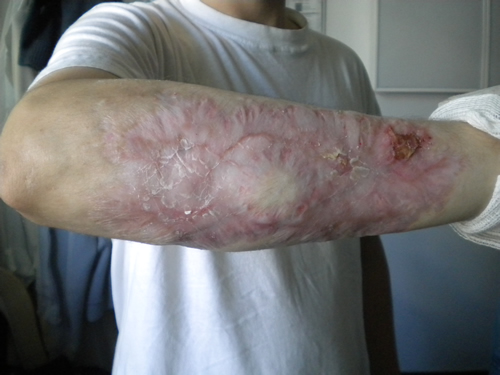
Los cultivos microbiológicos (hemocultivos periféricos y cultivo de lesión cutánea) resultaron negativos. La biopsia cutánea informó una lesión con infiltrado inflamatorio agudo, con ulceración y necrobiosis, con infiltrado neutrofílico. Teniendo en cuenta el antecedente de colitis ulcerosa, se arriba al diagnóstico de pioderma gangrenoso, por lo que se inicia tratamiento con corticoides (prednisona 1mg/kg/día) y curaciones húmedas con vaselina estéril. Tras una evolución inicial favorable, se decide el alta hospitalaria. Luego de dos meses de tratamiento esteroideo con disminución gradual de la dosis, se inicia tratamiento con azatioprina. En controles posteriores, tras nueve meses de iniciado el tratamiento, se constató una resolución completa de la lesión, quedando como secuela tejido cicatrizal.

Revisión del artículo:
Pioderma Gangrenoso
El pioderma gangrenoso (PG) es una rara condición inflamatoria cutánea, de etiología desconocida, que pertenece al espectro de las dermatosis neutrofílicas. Clásicamente se caracteriza por un nódulo o pústula dolorosa que se ulcera de manera precoz y presenta un agrandamiento progresivo.
Puede presentarse en cualquier grupo etáreo, pero es más frecuente entre los 20 y 50 años con un leve predominio femenino. Sin embargo el caso pediatrico detectado en República Dominicana corresponde con edad menos frecuente y el sexo fue el mismo y la patología es rara en este país.
Aunque la enfermedad es idiopática en el 25 a 50 % de los casos, existen procesos sistémicos que pueden asociarse, principalmente enfermedad inflamatoria intestinal y artritis reumatoidea. (Tabla 1)
.png)
Fisiopatología
El mecanismo desencadenante del PG se desconoce, pero su asociación con ciertos procesos autoinmunes, como así también la respuesta a agentes inmunomoduladores, sugiere la existencia de un componente inmunológico. Por otra parte, su vinculación con el fenómeno de patergia, que corresponde al desarrollo de nuevas lesiones o a la agravación de lesiones preexistentes tras traumas comunes, sugiere la presencia de una respuesta inflamatoria alterada, exagerada e incontrolada ante estímulos inespecíficos.
Las células predominantes en la histología del PG son los neutrófilos, por lo que se piensa que una disfunción de éstos (quimiotaxis, hiperreactividad), sería la responsable de su patogénesis.
Se ha detectado un factor leucocitario que aumenta la migración de los leucocitos sin modificar su actividad quimiotáctica. Se comunicaron también hallazgos aislados de cambios en la activación de la función antimicrobiana de los leucocitos y de las funciones de los neutrófilos asociados con hipergammaglobulinemia IgE. Las inmunoglobulinas circulantes afectan la función del neutrófilo y, a menudo, se detecta una hipergammaglobulinemia monoclonal o policlonal.
Clasificación
Existen cuatro formas principales de PG (Tabla 2).
.png)
Presentación clínica
Aunque puede localizarse en cualquier parte de la anatomía, el PG ocurre más comúnmente en las piernas, con preferencia por la zona pretibial. Las úlceras comienzan como una pústula folicular con rápido crecimiento y áreas de necrosis. Sus bordes suelen ser sobreelevados de coloración azul-violácea, serpinginosos, rodeados de un halo eritematoso y edema. Generalmente son muy dolorosas, incluso puede existir dolor desproporcionado al área afectada.
Aproximadamente un 50% de los pacientes muestran una enfermedad sistémica subyacente, siendo la colitis ulcerosa la más frecuentemente implicada, observándose en un 10 a 15% de los casos. Por otra parte, el 3% de los pacientes con colitis ulcerosa presentará PG a lo largo de la enfermedad, pudiendo ser la primera manifestación de ésta.
Diagnóstico
No existe un examen analítico o histopatológico específico para arribar al diagnóstico de PG, sino que éste es de exclusión. Se han propuesto criterios diagnósticos, pero no han sido validados (Tabla 3).
.png)
1-Característicamente se extiende 1 o 2 cm por día o el 50 % en una semana
2-Dolor desproporcionado al área de afectación
3-Típicamente se inicia como un nódulo, pápula o bulla
4- Enfermedad inflamatoria intestinal, poliartritis, leucemia mielocítica, preleucemia, etc.
5- Generalmente disminuye el 50% posterior a un mes de corticoterapia
La realización de una biopsia de la lesión presenta crucial importancia para descartar otras entidades. Debe realizarse cultivo microbiológico para bacterias, micobacterias y hongos.
Diagnóstico Diferencial
1. Vasculitis
• Poliarteritis Nodosa
• Crioglobulinemia Mixta (asociado a infección por virus de hepatitis C - VHC)
2. Condiciones trombofílicas
• Síndrome antifosfolipídico
• Mutación del factor V de Leiden
3. Neoplasias
• Carcinoma de células escamosas
• Linfoma Cutáneo
• Leucemia Cutis
• Carcinoma Metastásico
4. Infecciones
• Micobacterias
• Hongos
• Leishmaniasis cutánea
• Lesiones herpéticas crónicas
Tratamiento
Los objetivos de la terapia incluyen detener la progresión de las úlceras, promover la reepitelización, reducir el dolor y minimizar las secuelas.
El tratamiento sistémico de primera línea lo constituyen los corticoesteroides a dosis altas (prednisona 1 mg/kg/día o sus equivalentes). En los casos refractarios, los fármacos inmunosupresores (Ciclosporina A, Azatioprina, Dapsona) han resultado efectivos y junto con los nuevos agentes biológicos (principalmente drogas anti-TNF) constituyen opciones de segunda y tercera línea.
La terapia tópica usualmente es inefectiva sin tratamiento sistémico; sin embargo, es necesaria para mejorar el autodebridamiento, reducir el exudado, prevenir infecciones, mejorar la granulación y la reepitalización, reducir el dolor y proteger el tejido periférico. Las medidas locales como apósitos, elevación del miembro, reposo y agentes tópicos pueden ser beneficiosas. Los ungüento de corticoides o tacrolimus y las inyecciones intralesionales de corticoides y ciclosporina deben considerarse la primera línea de tratamiento en casos seleccionados de PG, especialmente cuando el tratamiento inmunosupresor sistémico está contraindicado debido a otras razones (HIV, VHC). Otras opciones son el diacetato de triamcinolona, peróxido de benzoílo, oxígeno hiperbárico, cromoglicato disódico, entre otras.
Debido al fenómeno de patergia debe indicarse con precaución la resolución quirúrgica, y siendo utilizada únicamente como adyuvante a la terapia inmunosupresora en casos con enfermedad estable o en remisión parcial. Algunos casos se han beneficiado de un injerto autólogo de piel, sobre todo en las mamas, aunque no hay que olvidar el riesgo de aparición de una nueva lesión de PG en la zona donante. Hoy se están utilizando injertos de piel procesados por bioingeniería, que evitan maniobras quirúrgicas capaces de desencadenar un fenómeno de patergia.
Pronóstico
Muchos pacientes presentan un único episodio de PG o episodios repetidos con intervalos prolongados de tiempo entre ellos. En cambio, otros presentan un curso crónico o recurrente, requiriendo tratamiento a largo plazo con terapias más complejas y combinadas, aumentando el riesgo de toxicidad y efectos adversos. Sin embargo, el pronóstico a largo plazo para la mayoría de los pacientes es bueno, principalmente para aquellos que no presentan una enfermedad asociada.
1. Wolff K, Stingl G. Pyoderma gangrenosum. En: Freedberg IM, Eisen AZ, Wolff K et al., eds. Dermatologia en Medicina General de Fitzpatrick , 6ta ed. Buenos Aires: Médica Panamericana, 2005; 2: 1088–1096.
2. Ruocco E, Sangiuliano S, Gravina AG, Miranda A, Nicoletti G. Pyoderma gangrenosum: an updated review. JEADV 2009, 23, 1008 –1017.
3. Su WP, Davis MD, Weenig RH, Powell FC, Perry HO. Pyoderma gangrenosum: clinic-pathologic correlation and proposed diagnostic criteria. Int J Dermatol 2004; 43: 790–800.
4. Craig FF, Thomas KS, Mitchell EJ, Williams HC, Norrie J, Mason JM, Ormerod AD. UK Dermatology Clinical Trials Network's STOP GAP Trial (a multicentre trial of prednisolone versus ciclosporin for pyoderma gangrenosum): protocol for a randomised controlled trial. Trials. 2012 Apr 28; 13(1):51.
5. Bonamigo RR, Razera F, Olm GS. Neutrophilic dermatoses: part I. An Bras Dermatol. 2011 Feb;86(1):11-25; quiz 26-7.
6. Karampetsou MP, Liossis SN, Sfikakis PP. TNF-α antagonists beyond approved indications: stories of success and prospects for the future. QJM. 2010 Dec;103(12):917-28.
7. Duarte AF, Nogueira A, Lisboa C, Azevedo F. Pyoderma gangrenosum-clinical, laboratory and therapeutic approaches. Review of 28 cases. Dermatol Online J. 2009 Jul 15; 15(7):3.
8. Brooklyn T, Dunnill G, Probert C. Diagnosis and treatment of pyoderma gangrenosum. BMJ. 2006 Jul 22;333(7560):181-4.
9. Ehling A, Karrer S, Klebl F, Schäffler A, Müller-Ladner U. Therapeutic management of pyoderma gangrenosum. Arthritis Rheum. 2004 Oct;50(10):3076-84.
10. Rozin AP, Balbir-Gurman A, Gilead L, Slodownik D. Combined therapy for pyoderma gangrenosum. Ann Rheum Dis. 2004 Jul;63(7):888-9.
11. Wines N, Wines M, Ryman W. Understanding pyoderma gangrenosum: a review. MedGenMed. 2001 Jun 27;3(3):6.
12. Weenig RH, Davis MD, Dahl PR, et al. Skin ulcers misdiagnosed as pyoderma gangrenosum. N Engl J Med 2002; 347(18):1412–8.
13. Armstrong PM, Ilyas I, Pandey R, Berendt 2. AR, et al. Pyoderma gangrenosum. A diagnosis not to be miseed. J Bone Joint Surg (Br) 1999; 81-B: 893-894.
14. Bhat RM. Management of pyoderma 3. Gangrenosum: An update. Indian J Dermatol Venerreol Leprol 2004; 70: 329-335.
15. López San Román A, Bermejo I, Al-13. danondo I, et al. Pioderma gangrenoso asociado a colitis ulcerosa: respuesta a infliximab. Rev Esp Enferm Dig 2004; 96(6): 420-424.
16. Trost LB, McDonnell JK. Important cutaneous manifestations of inflammatory bowel disease. Postgrad Med J 2005; 81: 580-585.

No hay comentarios:
Publicar un comentario