¿Cómo manejar los síntomas que no encuentran explicación? Estos trastornos representan un motivo de consulta cotidiana y un problema difícil de resolver.
Dres. Oliver Oyama, Catherine Paltoo, Julian Greengold
Traducción y resumen objetivo: Dra. Marta Papponetti. Especialista en Medicina Interna. IntraMed
Am Fam Physician 2007;76:1333-8.
Desarrollo
Los trastornos psicosomáticos son un grupo de trastornos psiquiátricos en los cuales los pacientes presentan una miríada de síntomas clínicamente importantes pero sin explicación física. Ellos incluyen las somatizaciones, los trastornos somatoformes indiferenciados, la hipocondría, las conversiones, el trastorno de dolor, los trastornos dismórficos corporales y los trastornos somatoformes no especificados. Estos trastornos suelen provocar distrés emocional importante para los pacientes y un desafío para los médicos de familia.
Aproximadamente el 50% de los pacientes de atención primaria presentan síntomas físicos que no pueden ser explicados por enfermedades médicas generales. Algunos de esos pacientes cumplen con los criterios de trastornos psicosomáticos. Aunque la mayoría no entra dentro de los criterios diagnósticos psiquiátricos estrictos para alguno de los trastornos psicosomáticos, puede considerarse que presentan una “preocupación somática”, es decir, una presentación subumbral de un trastorno somatoforme que también puede causar el distrés del paciente y requerir intervención.
Los síntomas inexplicables de los trastornos somatoformes suelen producir ansiedad general sobre la salud, preocupación excesiva frecuente o recurrente, inseguridad o creencias exageradas acerca de los síntomas somáticos, dificultad para encontrar solución en el sistema de salud, discapacidad desproporcionada, emociones negativas hacia el médico o su equipo, expectativas no realistas y, en ocasiones, resistencia o falta de cumplimiento respecto del diagnóstico o los esfuerzos terapéuticos. Estas conductas pueden generar visitas más frecuentes al consultorio, análisis de laboratorio o imágenes injustificados o, procedimientos invasivos costosos y potencialmente riesgosos.
Poco se sabe acerca de las causas de los trastornos psicosomáticos. Los pocos datos epidemiológicos que existen indican una tendencia familiar a sufrir algunos de esos trastornos. Esos datos también indican comorbilidades con otros trastornos mentales, como los trastornos del humor, de ansiedad, de la personalidad, de la alimentación y psicóticos.
Diagnóstico
El problema al que se enfrenta el médico ante un paciente de atención primaria con trastornos psicosomáticos es excluir las causas médicas de los síntomas físicos al mismo tiempo que debe considerar los diagnósticos relacionados con la salud mental. El diagnóstico de un trastorno psicosomático debe ser considerado desde el inicio de la evaluación, cuando el paciente presenta signos inexplicables. Se tendrán en cuenta las condiciones médicas no psiquiátricas pero evitando la sobreevaluación. No existen hallazgos físicos o de laboratorio específicos que ayuden a confirmar dichos trastornos. A menudo, lo que induce a considerar el diagnóstico es la falta de hallazgos físicos o de laboratorio que expliquen los síntomas del paciente.
Antes del diagnóstico de trastorno somatoforme o psicosomático se deben excluir dos trastornos relacionados, los trastornos facticios y los simulados. En los trastornos facticios, los pacientes adoptan síntomas físicos para llamar la atención (beneficio interno), mientras que en la simulación el propósito es conseguir beneficios externos (legales o financieros o, evitar situaciones indeseables). En los trastornos somatoformes no existen beneficios obvios o incentivos para el paciente y los síntomas físicos no son adoptados en forma intencional o fingidos; por otra parte, la ansiedad y el temor facilitan la iniciación, la exacerbación y el mantenimiento de dichos trastornos.
Para el diagnóstico de los trastornos somatoformes se han utilizado herramientas clínicas. Una de ellas, utilizada por los trastornos psiquiátricos, es el Patient Health Questionnaire (Cuestionario sobre la salud del paciente). Las preguntas para la detección de los trastornos somatoformes incluyen 13 síntomas físicos. Si un paciente relata que sufre “mucho” por lo menos 3 de los síntomas, sin una explicación médica adecuada, debería considerarse la posibilidad de un trastorno somatoforme.
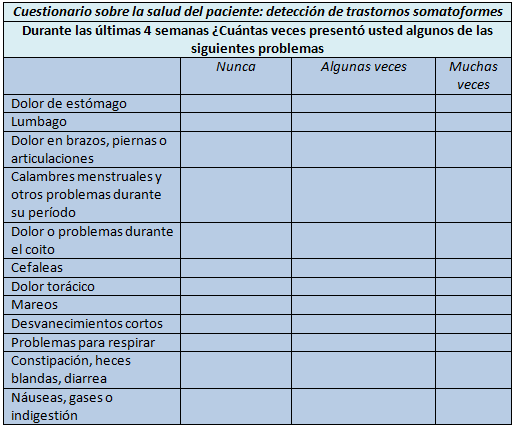
Características
Se requieren tres criterios clínicos comunes para cada trastorno somatoforme:
1) los síntomas físicos no pueden ser completamente explicados por una enfermedad médica general, otro trastorno mental o el efecto de una sustancia.
2) los síntomas no son el resultado de un trastorno facticio o simulado.
3) los síntomas causan problemas importantes sociales, ocupacionales o de otro tipo.

Trastorno de somatización
Los pacientes con trastorno de somatización (también conocido como síndrome de Briquet) presentan síntomas físicos inexplicables desde antes de los 30 años, duran varios años y entre ellos se incluyen al menos dos molestias intestinales, cuatro síntomas dolorosos, un problema seudoneurológico y un síntoma sexual.
Sintomas seleccionados de trastornos de somatización
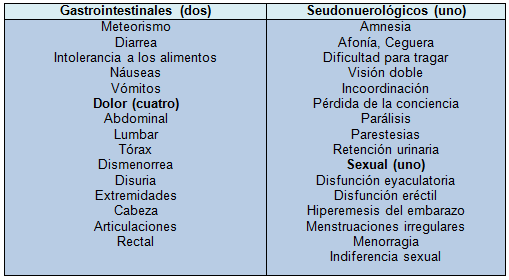
Por ejemplo, un paciente podría tener problemas abdominales crónicos (cólicos, diarrea) que ya han sido evaluados sin arribar a ningún diagnóstico etiológico, como así antecedentes de otros síntomas somáticos inexplicables como la anorgasmia, tinnitus, y dolor crónico del hombro, del cuello, lumbar y de las piernas. Los pacientes con estos trastornos frecuentemente han hecho consultas médicas frecuentes, hicieron múltiples estudios por imágenes y de laboratorio y han sido derivados muchas veces por sus diversos síntomas.
Los trastornos de somatización parecen ser más comunes en las mujeres que en los hombres, con una prevalencia de 0,2 a 2% y menos del 0,2%, respectivamente. Los trastornos de somatización subumbral pueden tener una prevalencia de hasta 100 veces mayor. Existe un patrón familiar, con una incidencia del 10 al 20% en los familiares femeninos de primer grado. No se han identificado causas definitivas, aunque el patrón familiar indica la participación genética o ambiental.
Tratornos somatoformes indiferenciados
El diagnóstico de este trastorno es una versión menos específica del trastorno de somatización que solo requiere una antigüedad de 6 meses o más de uno o más trastornos físicos inexplicables, además de cumplir otros criterios clínicos.
La fatiga crónica que no puede ser explicada por completo por una enfermedad médica conocida es un síntoma típico. La incidencia más elevada de trastornos ocurren entre las mujeres jóvenes de baja condición socioeconómica, pero los síntomas no están limitados a ningún grupo.
Trastorno de conversión
Este trastorno comprende un solo síntoma relacionado con la función motora o sensitiva, indicando una condición neurológica que genera una derivación como problema seudoneurológico. En general, los síntomas de conversión no siguen vías anatómicas o mecanismos fisiológicos conocidos aunque parecen fisiológicos (por ej., una hemiparesia que no sigue la vía corticoespinal conocida o sin alteraciones de los reflejos o tono muscular). Los pacientes pueden parecer graves o no perciben sus síntomas como un problema. El comienzo raramente se produce antes de los 10 años o después de los 35. El trastorno de conversión suele observarse más comúnmente en las poblaciones rurales, en las personas con menor condición socioeconómica y en aquellos sin conocimientos médicos o psicológicos mínimos.
Trastorno de dolor
Este trastorno es bastante común. Aunque el dolor se asocia con factores psicológicos en su comienzo (por ej., cefalea crónica inexplicable que comenzó después de un episodio estresante en la vida del paciente), su comienzo, gravedad, exacerbación o mantenimiento también pueden asociarse con una condición médica general. El dolor es el foco del trastorno, pero los factores psicológicos representan un papel en el inicio de la percepción del dolor. Los pacientes usan con frecuencia los servicios de salud, consumen muchos medicamentos y tienen problemas matrimoniales, laborales o familiares. El dolor puede llevar a la inactividad y el aislamiento social, y suele asociarse con depresión, ansiedad o trastornos por drogas.
Hipocondría
Los pacientes hipocondríacos malinterpretan los síntomas físicos y temen sufrir una enfermedad grave. Estos pacientes deben tener una preocupación no ilusoria por sus síntomas de no menos de 6 meses de duración antes de haberse hecho el diagnóstico. En atención primaria, la prevalencia es de 2 a 7% y no parece haber diferencias importantes con respecto a la edad, el sexo o los factores culturales. La característica predominante es el temor que muestran los pacientes cuando se habla de sus síntomas, a pesar de haber probado la ausencia de la enfermedad a la que teme. Este síntoma es patognomónico de la hipocondría.
Trastornos dismórficos corporales
Los trastornos dismórficos comprenden una preocupación debilitante por un defecto físico, real o imaginario. En el caso de una imperfección física real, el defecto suele ser leve pero la preocupación del paciente es excesiva. Por ejemplo, una mujer con un queloide pequeño en el hombro puede tenerlo tan presente que nunca usa ropas que lo dejen al descubierto, evita todas las situaciones sociales en las cuales puede ser visto por los demás y se siente criticada por los otros a causa de su queloide. El trastorno tiene la misma prevalencia en hombres y mujeres.
Trastorno somatoforme no especificado
Éste es un diagnóstico psiquiátrico aplicado a las condiciones que no llenan por completo el criterio de otros trastornos somatoformes pero que tienen síntomas físicos que son malinterpretados o exagerados, lo cual genera distrés. Varias son las condiciones que entran en este diagnóstico, como el seudoembarazo, la creencia errónea de estar embarazada, basada en signos reales de embarazo (aumento del abdomen sin eversión del ombligo, oligomenorrea, amenorrea, sensación de movimientos fetales, náuseas, modificaciones de las mamas, dolores de parto).
Tratamiento
Los pacientes que experimentan síntomas físicos inexplicables suelen tener una creencia muy firme de que sus síntomas tienen una causa física a pesar de la evidencia en contrario. Estas creencias se basan en interpretaciones falsas de los síntomas. Por otra parte, los pacientes pueden minimizar la intervención de factores psiquiátricos en la iniciación, mantenimiento o exacerbación de sus síntomas físicos.
Discusión diagnóstica
Para confirmar el diagnóstico psiquiátrico, al comenzar la evaluación del paciente, ya se debe considerar la existencia de trastornos somatoforme, para lo cual es importante tener la sospecha diagnóstica y analizar la posibilidad de que exista el trastorno después de haber descartado alguna patología orgánica como primera causa de los síntomas. Cuando el paciente cumple con todos criterios, se impone el diagnóstico psiquiátrico. La discusión diagnóstica requiere precaución y práctica.
Hacer un diagnóstico puede ser el paso terapéutico más importante. El médico debe primero hacer una alianza terapéutica con el paciente. Esto puede alcanzarse en forma parcial mediante el conocimiento del discomfort del paciente por sus síntomas físicos inexplicables y el mantenimiento de un elevado grado de empatía hacia el paciente durante la consulta.
El médico debe revisar junto con el paciente los criterios diagnósticos para el trastorno somatoforme sospechado, explicando el trastorno como cualquier otra condición médica, con información sobre la etiología, la epidemiología y el tratamiento. También debe explicarse que el objetivo terapéutico es más el manejo que la curación.
Terapia
Una vez hecho el diagnóstico y conseguida la aceptación del paciente sobre el diagnóstico y el objetivo terapéutico, el médico puede tratar cualquier comorbilidad psiquiátrica. Los trastornos psiquiátricos raramente existen aislados, y los somatoformes no son la excepción. La depresión clínicamente significativa, los trastornos de ansiedad, de personalidad y por abuso de sustancias suelen coexistir con los trastornos somatoformes y deben ser tratados en forma simultánea usando modalidades apropiadas.
Los estudios que avalan a la efectividad de las intervenciones farmacológicas destinadas a los trastornos somatoformes específicos son limitados. Los antidepresivos suelen ser usados para el tratamiento de la depresión o la ansiedad y pueden ser parte del abordaje terapéutico de las comorbilidades de los trastornos somatoformes. Se han propuesto el antidepresivo fluvoxamina, utilizado para el tratamiento del trastorno dismórfico corporal y la hierba de St. John para el tratamiento de los trastornos de somatización y somatoforemes indiferenciados.
Se ha comprobado que la terapia cognitivo conductual es un tratamiento efectivo para los trastornos somatoformes. La misma se centraliza en las distorsiones cognitivas, las creencias no realistas, las preocupaciones y las conductas que favorecen la ansiedad por la salud y los síntomas somáticos. Los beneficios del tratamiento conductista cognitivo incluyen la reducción de la frecuencia y la intensidad de los síntomas como así el costo de la atención médica. Además, mejora el funcionamiento del paciente.
Derivaciones a especialistas
La colaboración con el psiquiatra puede ser útil para hacer el diagnóstico inicial de un trastorno somatoforme, confirmar un diagnóstico de comorbilidad y brindar tratamiento. El médico de familia se halla en la mejor posición para hacer el diagnóstico inicial del desorden somatoforme, ya que es el que más conoce la presentación específica de las enfermedades generales. Sin embargo, la colaboración con el psiquiatra o el psicólogo puede ayudar a diferenciar las sutilezas entre estos trastornos y sus comorbilidades psiquiátricas, la gravedad de los cuadros y el tiempo que demanda la atención de estos pacientes. Un estudio reciente demostró que los mejores resultados se obtienen cuando se emplean múltiples intervenciones.
Seguimiento
Un aspecto importante del tratamiento es la citación regular de los pacientes para breves consultas de seguimiento. Esto mantiene la alianza terapéutica con el médico, brinda un clima esperanzado y la aceptación de la ayuda, permite que el paciente se vaya despreocupando de su enfermedad y le brinda la oportunidad de reasegurar repetidamente que los síntomas no expresan una enfermedad física, y permite que el médico confronte los problemas en forma preactiva. Las visitas programadas también pueden evitar los contactos frecuentes e innecesarios entre visitas y reducir el uso excesivo de la atención de la salud.
El seguimiento de estas estrategias ayudará al médico en el manejo de algunos de las consultas más problemáticas de la medicina familiar.

Referencias
1. American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders. 4th ed. rev. Washington, D.C.: American Psychiatric Association, 2000.
2. Barsky AJ, Borus JF. Somatization and medicalization in the era of managed care. JAMA 1995;274:1931-4.
3. de Waal MW, Arnold IA, Eekhof JA, van Hemert AM. Somatoform disorders in general practice: prevalence, functional impairment and comorbidity with anxiety and depressive disorders. Br J Psychiatry 2004;184:470-6.
4. Righter EL, Sansone RA. Managing somatic preoccupation. Am Fam Physician 1999;59:3113-20.
5. Barsky AJ, Orav EJ, Bates DW. Somatization increases medical utilization and costs independent of psychiatric and medical comorbidity.Arch Gen Psychiatry 2005;62:903-10.
6. Hiller W, Fichter MM, Rief W. A controlled treatment study of somatoform disorders including analysis of healthcare utilization and costeffectiveness. J Psychosom Res 2003;54:369-80.
7. Barsky AJ, Ettner SL, Horsky J, Bates DW. Resource utilization of patients with hypochondriacal health anxiety and somatization. Med Care 2001;39:705-15.
8. Chaturvedi SK, Desai G, Shaligram D. Somatoform disorders, somatisation and abnormal illness behaviour. Int Rev Psychiatry 2006;18:75-80.
9. Spitzer RL, Williams JB, Kroenke K, Linzer M, deGruy FV III, Hahn SR, et al. Utility of a new procedure for diagnosing mental disorders in primary care. The PRIME-MD 1000 study. JAMA 1994;272:1749-56.
10. Castle DJ, Rossell S, Kyrios M. Body dysmorphic disorder. Psychiatr Clin North Am 2006;29:521-38.
11. Salkovskis PM. Somatic problems. In: Hawton K, Salkovskis PM, Kirk J, Clark DM, eds. Cognitive Behavior Therapy for Psychiatric Problems: A Practical Guide. New York, N.Y.: Oxford University Press, 1989:235-76.
12. McCahill ME. Somatoform and related disorders: delivery of diagnosis as first step. Am Fam Physician 1995;52:193-204.
13. Servan-Schreiber D, Kolb NR, Tabas G. Somatizing patients: Part I.Practical diagnosis. Am Fam Physician 2000;61:1073-8.
14. Phillips KA, Siniscalchi JM, McElroy SL. Depression, anxiety, anger, and somatic symptoms in patients with body dysmorphic disorder. Psychiatr Q 2004;75:309-20.
15. Muller T, Mannel M, Murck H, Rahlfs VW. Treatment of somatoform disorders with St. John’s wort: a randomized, double-blind and placebo- controlled trial. Psychosom Med 2004;66:538-47.
16. Burton C. Beyond somatisation: a review of the understanding and treatment of medically unexplained physical symptoms (MUPS). Br J Gen Pract 2003;53:231-9.
17. McLeod CC, Budd MA. Treatment of somatization in primary care: evaluation of the Personal Health Improvement Program. HMO Pract 1997;11:88-94.
18. McLeod CC, Budd MA, McClelland DC. Treatment of somatization in primary care. Gen Hosp Psychiatry 1997;19:251-8.
19. Speckens AE, van Hemert AM, Spinhoven P, Hawton KE, Bolk JH, Rooijmans HG. Cognitive behavioural therapy for medically unexplained physical symptoms: a randomised controlled trial. BMJ 1995;311:1328-32.
20. Warwick HM, Clark DM, Cobb AM, Salkovskis PM. A controlled trial of cognitive-behavioural treatment of hypochondriasis. Br J Psychiatry 1996;169:189-95.
21. Barsky AJ, Ahern DK. Cognitive behavior therapy for hypochondriasis: a randomized controlled trial. JAMA 2004;291:1464-70.
22. Allen LA, Woolfolk RL, Escobar JI, Gara MA, Hamer RM. Cognitivebehavioral therapy for somatization disorder: a randomized controlled trial. Arch Intern Med 2006;166:1512-8.
23. Smith GR Jr, Monson RA, Ray DC. Psychiatric consultation in somatisation disorder. A randomized controlled study. N Engl J Med 1986;314:1407-13.
24. van der Feltz-Cornelis CM, van Oppen P, Ader HJ, van Dyck R. Randomised controlled trial of a collaborative care model with psychiatric consultation for persistent medically unexplained symptoms in general practice. Psychother Psychosom 2006;75:282-9.
25. Margo KL, Margo GM. The problem of somatization in family practice. Am Fam Physician 1994;49:1873-9.
26. Smith GR Jr, Rost K, Kashner TM. A trial of the effect of a standardized psychiatric consultation on health outcomes and costs in somatising patients. Arch Gen Psychiatry 1995;52:238-43.
27. Goldberg RJ, Novack DH, Gask L. The recognition and management of somatization. What is needed in primary care training. Psychosomatics 1992;33:55-61.
28. Walker EA, Unutzer J, Katon WJ. Understanding and caring for the distressed patient with multiple medically unexplained symptoms. J Am Board Fam Pract 1998;11:347-56.
29. Gillette RD. Caring for frequent-visit patients. Fam Pract Manag 2003;10:57-62.
30. Gillette RD. “Problem patients”: a fresh look at an old vexation. Fam Pract Manag 2000;7:57-62.


No hay comentarios:
Publicar un comentario