Comunicación humana en medicina (1ª parte): Las interacciones entre el médico, el paciente y su familia, en particular en el contexto de la terapia intensiva.
Clínica-UNR.org
Introducción
Dentro del amplio campo que se abre al hablar de comunicación humana en medicina, nos abocaremos al de las interacciones entre el médico, el paciente y su familia, en particular en el contexto de la terapia intensiva (UTI). Este recorte que proponemos se basa en nuestra experiencia de trabajo conjunta en dicha área y, como fruto de esa experiencia, en considerar que las interacciones que se dan en dicho contexto son, con suma frecuencia, causa de malestar y problemas.
En la UTI, por tratarse de un sector de internación en donde se encuentran pacientes gravemente enfermos, la interacción del médico con el paciente, y la familia de éste, suele estar condicionada por la índole de la afectación de su estado general que suele exigir decisiones de emergencia. En este contexto nos proponemos revisar la forma de relacionarse del médico con el paciente y su familia según sea su posición de observador.
Definiciones
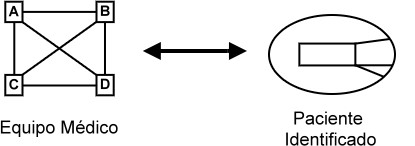
Médico. Un elemento distintivo de la tarea del médico con pacientes internados en general, pero particularmente en la UTI, es que la misma es llevada a cabo por un equipo de trabajo: el equipo médico. En él se desempeñan varios profesionales que poseen distintas profesiones pero que, ante el paciente, se requiere que cumplan una tarea común, la que, al menos idealmente, debiera ser coordinada. A partir de aquí llamaremos ‘médico’ a este equipo de trabajo. (Figura 1)

Figura 1: Equipo Médico
Paciente. Si adherimos a la concepción actual de salud, debemos ver al paciente como a un individuo que exhibe pérdida parcial de su bienestar “bio-psico-social”.
Familia. Esta visión del paciente, que reconoce su unidad “bio-psico-social”, implica verlo junto a aquellos que, con él, constituyen una familia (: un sistema) y, entonces, ver a la misma como nuestro verdadero cliente (Figura 2).
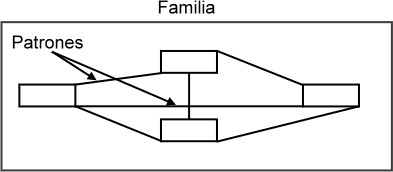
Figura 2: La familia como sistema de individuos con sus normas, patrones, pautas o reglas
Internación.
Durante la internación, la situación clave del sistema es la de separación física de sus integrantes que redunda en el surgimiento de dos entidades: Paciente Identificado y Resto de familia, con la obvia modificación del conjunto de normas o patrones (defección de algunos y distorsión de otros). (Figura 3).
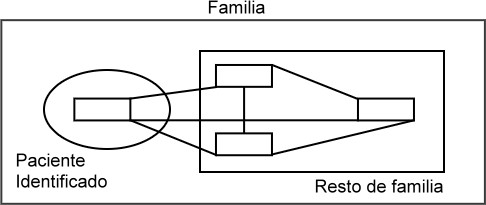
Figura 3: Situación del sistema familia en internación
Problema
La relación del médico con el Resto de familia suele limitarse al intercambio de información relacionado con la enfermedad actual del Paciente Identificado y, en general, no es vivida por las partes como un acto terapéutico[8].
Consideramos que esta forma de relacionarse del médico es producto de estar viendo desde una perspectiva reduccionista, que es la que lleva a operar sobre el sujeto del padecimiento considerando a éste como unidad “bio-psicológica” (y eminentemente “bio”). Este “olvido” del Resto de familia conlleva tratarlo como a un espectador y, de allí, que sólo se lo considere para informarle sobre la evolución de “su familiar” (Figura 4). En síntesis, esta perspectiva reduccionista, que significa no considerar a la familia como unidad, confunde el tener que trabajar intensivamente con el Paciente Identificado con el hecho de tener que hacerlo sólo con él.
sobre el paciente como unidad “bio-psíquica”, y eminentemente “bio”
Hasta aquí el planteo del problema, veamos ahora la posibilidad de plantear una hipótesis superadora.
Hipótesis
La interacción del médico con el Resto de familia puede plantearse como un acto terapéutico y, por lo tanto, como un acto que contribuya a favorecer una mejor evolución del Paciente Identificado.
Antecedentes y una nueva propuesta
La incorporación de estos conceptos en la práctica médica cuenta con antecedentes en nuestro país[a]. En ellos se plantea la posibilidad de que el médico con su accionar favorezca la adaptación del sistema familia a la nueva situación planteada por la enfermedad de uno de sus miembros. Sin embargo, esta propuesta se describió en el ámbito de la consulta ambulatoria y, en particular en la consulta pediátrica, dado el carácter de “médico de familia” que caracteriza a esta especialidad, sin que la experiencia fuera tomada y desarrollada por médicos de otras especialidades.
Como una continuidad de aquellas publicaciones, en un reciente trabajo[b] se amplía este nuevo enfoque para ser aplicado por el médico que trabaja en un ámbito hospitalario teniendo a cargo pacientes internados.
En él se propone enfocar la relación desde una perspectiva holística en la que el médico ve al sujeto como unidad “bio-psico-social” y, en consecuencia, opera sobre él y sobre el Resto de familia transformando a la familia en su verdadero cliente. Concibe a la familia como un sistema y entiende que las relaciones entre sus integrantes se mantienen más allá de la separación física impuesta por la internación, y que debe actuar terapéuticamente tanto sobre el Paciente Identificado como sobre el Resto de familia. (Figura 5).
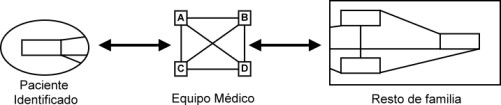
Figura 5: Perspectiva holística, en donde el equipo médico opera sobre el sujeto viéndolo como unidad “bio-psico-social” y, por lo tanto, también con el Resto de familia.
En conclusión, con esta perspectiva la tarea del médico asume otro nivel de responsabilidad, ya implícito en su juramento (“consagrar la vida al servicio de la humanidad”), que incluso avanza hasta alcanzar la red social del sujeto (Figura 6).

Figura 6: Proyección social de la tarea médica a partir de una perspectiva holística.
PARTE II
La interacción del médico con el Resto de familia puede plantearse como un acto terapéutico y, por lo tanto, como un acto que contribuya a favorecer una mejor evolución del Paciente Identificado.
Introducción
En el artículo Comunicación humana en medicina (primera parte)(1), planteamos que: “La interacción del médico con el Resto de familia puede plantearse como un acto terapéutico y, por lo tanto, como un acto que contribuya a favorecer una mejor evolución del Paciente Identificado.”
Y agregamos que para ello es necesario: “...enfocar la relación desde una perspectiva holística en la que el médico ve al sujeto como unidad “bio-psico-social” y, en consecuencia, opera sobre él y sobre el Resto de familia transformando a la familia en su verdadero cliente. Concibe a la familia como un sistema y entiende que las relaciones entre sus integrantes se mantienen más allá de la separación física impuesta por la internación, y que debe actuar terapéuticamente tanto sobre el Paciente Identificado como sobre el Resto de familia.”
Complejidad del paciente crítico
El trabajo médico en el contexto de terapia intensiva presenta, además, la característica de tener como Paciente Identificado (PI) a un individuo cuyos sistemas de respuesta orgánica se encuentran en el límite de su capacidad o, peor aún, ya han sido superados. Es lo que llamamos paciente críticamente enfermo y un ejemplo paradigmático de este tipo de PI es el paciente con insuficiencia respiratoria por Síndrome de dificultad respiratoria aguda (SDRA). En un artículo recientemente publicado, acerca del tratamiento de pacientes con SDRA, escribimos, “No creemos que sea apropiado, ante algo tan complejo, como lo es un paciente en estado crítico con múltiples sistemas en falla y entre ellos su sistema respiratorio, el intento de dar con una única herramienta, sea ésta ventilatoria o no, que nos permita caer en la ilusión de haberlo transformado en algo sencillo.
En el mismo artículo y para profundizar en las características de este paciente, sostuvimos: “Pero, ¿en dónde radica la complejidad de este paciente al que hacemos referencia? ¿La encontramos en la magnitud del daño sufrido, en la dificultad para tratarlo, en la elevada mortalidad que le pronosticamos? En nuestra opinión, radica en cada una de estas preguntas y en muchas otras que pudieran enumerarse o en ninguna de ellas pues, en realidad, está en la mirada de quien las realiza. Y concluíamos el artículo diciendo: “Es entonces que ante un paciente con SDRA, cada uno de los fenómenos que aparezcan serán efecto de la interrelación entre nosotros tomando las medidas que tomemos según nuestro mejor entender, y el paciente. Esto es, serán efecto del sistema que constituimos el paciente y nosotros.”
Profundizando la propuesta
A quien haya leído ambos artículos, puede caberle entender que los autores hemos incurrido en la contradicción de algunos de los postulados planteados en dichos artículos, pues al referirnos, en uno de ellos (2), a la complejidad del paciente crítico, pretendiendo focalizar en el concepto mismo de complejidad, planteamos que la misma estaba dada no sólo por la condición compleja en sí del paciente (individuo), sino de su hallarse relacionado (sistema) con el médico. Pero, en realidad, el médico no está relacionado sólo con el paciente crítico, sino con él (PI) y el Resto de familia.
Ahora, el PI es una Entidad Individuo Propiamente Dicho, esto es, una EIPD, pero el PI junto con el Resto de familia es una Entidad Plural Natural, esto es, una EPN. Y, cuando decimos que “el médico no está relacionado sólo con el paciente crítico, sino con él (PI) y el Resto de familia”, estamos diciendo que el médico está relacionado con una EPN. Si bien hasta aquí hablamos de PI y Resto de familia, es necesario que a partir de ahora entendamos que lo hicimos como ejemplo de EPN, ya que, como cada EIPD está implicada en un número de EPN (cuya suma instituye la red social de ella), puede que no sea la familia la EPN con la que el médico deba asumir que está relacionado a la hora de accionar como tal.
Pero, ¿cómo delimita el médico cuál EPN de todas las que contribuye a constituir la EIPD en situación crítica, es aquella sobre la que debe accionar?La respuesta es la siguiente: se trata de la que posee un orden que podríamos entender como anormal, esto es, que se halla enferma.¿Y qué es una EPN enferma? Así como de una EIPD decimos que está sana (a) cuando su condición es la de bienestar (b) psico-somático (bio)-social, y enferma (c, d) cuando ha sufrido una pérdida parcial de su bienestar psico-somático (bio)-social (exhibida mediante el síntoma), de una EPN decimos que está sana cuando su condición es la de que no se hallan interferidas sus transformaciones uniformes, y que está enferma cuando su condición es la de que se hallan relativamente interferidas sus transformaciones uniformes (exhibida mediante los síntomas de todas las EIPD que la constituyen, aunque más ostensiblemente mediante el síntoma de una de ellas).
Entonces, el médico delimita la EPN enferma rastreando qué otras EIPD de todas aquellas con la que está relacionada la EIPD en situación crítica, exhiben síntoma (no emocional o reactivo a la situación de la EIPD con síntoma más ostensible, sino emocional y/o físico primario, surgido alrededor del tiempo -más o menos diez días- de aparición de los síntomas de la EIPD que es el PI). Y al conjunto de síntomas de todas las EIPD sintomáticas lo llamamos “Situación sintomática”.
Conclusiones
Antes planteamos, primero, que frente a un PI en situación crítica, la complejidad estaba dada no sólo por la condición compleja en sí del paciente (individuo), sino de su hallarse relacionado (sistema) con el médico; y, luego, que una visión holística de la tarea médica implica atender (actuar terapéuticamente) a las necesidades del paciente completo, esto es, al PI y al Resto de familia. Ahora planteamos que, para cumplir su tarea, el médico, cada vez que es llamado a actuar, debe hacerlo sobre varias EIPD a la vez (EPN enferma), y el pronóstico de éstas depende tanto de la calidad de su accionar como del grado en el que ellas están afectadas. A la visión que le permite al médico realizar de esta forma su tarea, implícita en su juramento (“consagrar la vida al servicio de la humanidad”), la llamamos visión holística vera, o visión de la complejidad.
Una propuesta para el trabajo con pacientes internados en terapia intensiva
Comunicación humana en medicina (1ª parte): Sólo viéndose como un observador participante, el médico es capaz de detectar dónde y cuándo actuar.
Todas las cosas son causadas y causantes, ayudadas y ayudantes, mediatas e inmediatas, y todas subsisten ligadas por un lazo natural e insensible. Blas Pascal
El sujeto y el objeto no son más que uno.
Erwin Schrödinger
En el artículo Comunicación humana en medicina, segunda parte(1), planteamos: “primero, que frente a un PI en situación crítica, la complejidad estaba dada no sólo por la condición compleja en sí del paciente (individuo), sino de su hallarse relacionado (sistema) con el médico; y, luego, que una visión holística de la tarea médica implica atender (actuar terapéuticamente) a las necesidades del paciente completo, esto es, al PI y al Resto de familia. Ahora planteamos que, para cumplir su tarea, el médico, cada vez que es llamado a actuar, debe hacerlo sobre varias EIPD a la vez (EPN enferma), y el pronóstico de éstas depende tanto de la calidad de su accionar como del grado en el que ellas están afectadas”.
En el mismo artículo, al especificar cómo puede el médico detectar la EPN enferma, dijimos: “el médico delimita la EPN enferma rastreando qué otras EIPD de todas aquellas con la que está relacionada la EIPD en situación crítica, exhiben síntoma (no emocional o reactivo a la situación de la EIPD con síntoma más ostensible, sino emocional y/o físico primario, surgido alrededor del tiempo -más o menos diez días- de aparición de los síntomas de la EIPD que es el PI). Y al conjunto de síntomas de todas las EIPD sintomáticas lo llamamos “Situación sintomática””.
En otro artículo publicado (2) dijimos, acerca de las relaciones que se establecen entre individuos constituyentes de un sistema, que las mismas se rigen por lo que hemos llamado normas, patrones, pautas o reglas (: leyes) y luego, al hablar de la situación en que se encuentra dicho sistema cuando uno de sus integrantes es internado, agregamos: “Durante la internación, la situación clave del sistema es la de separación física de sus integrantes (...), con la obvia modificación del conjunto de normas o patrones (defección de algunos y distorsión de otros).” (2) Estos patrones (: leyes)(a) que ligan a cada uno de los integrantes de la EPN entre sí, si bien se distorsionan cuando uno de los integrantes de la EPN se interna, permanecen activos aunque disfuncionales y así como estando la EPN en condición de salud estos patrones favorecen sus transformaciones uniformes, cuando la EPN está en condición de enfermedad la distorsión de uno o más de sus patrones determina que sus transformaciones uniformes se hallen relativamente interferidas2, al grado que, si muere una de las EIPD implicadas en ella, al ser la EPN una célula social, quedan totalmente interferidas sus transformaciones uniformes y desaparece o se extingue.
Y, así como dijimos que es tarea del médico atender a cada uno de los integrantes de la EPN para intentar restablecer su bienestar psico-somático (bio)-social, y que el pronóstico de éstas depende tanto de la calidad de su accionar como del grado en el que ellas están afectadas, decimos ahora que el médico también debe atender a la EPN como una totalidad (detectando los patrones que ligan a sus constituyentes, que se hallan distorsionados o disfuncionales), y que el pronóstico de la EPN, como totalidad, depende tanto de la calidad del accionar del médico, como del grado en el que dichos patrones están afectados.
En otras palabras, cuando una EIPD se presenta sintomática el médico debe investigar qué otras EIPD de su nicho social presentan síntomas “concomitantes”(b) para delimitar así la EPN enferma. Una vez delimitada, el médico debe prestar atención a los patrones que rigen en esa EPN y cuáles de ellos aparecen distorsionados o disfuncionales, para, luego, con su accionar, intentar que se vuelvan protectores de la necesidad de transformación de la EPN en el sentido de su ciclo evolutivo vital.(3) Como vemos, en nuestra opinión, la tarea del médico se encuentra en las antípodas del paradigma (c) que promueve la no involucración del médico, la ‘objetividad’ del médico. Creemos que sólo viéndose como un observador participante, el médico es capaz de detectar dónde y cuándo actuar. Luego, sólo le restará conocer el cómo hacerlo y, para ello, así como en aquel paradigma siente la necesidad de ser un estudioso de la enfermedad de su paciente individual, en este nuevo paradigma, al que llamamos visión de la complejidad, la necesidad será la de ser un estudioso del sistema que constituye con su enfermo (plural).
Y así como dijimos que, según nuestra opinión, la tarea del médico, implícita en su juramento, es la de consagrar su vida al servicio de la humanidad, decimos ahora que dicha humanidad no es otra que aquella que se manifiesta cada vez que el médico se constituye con su paciente (plural).
Un instante más y Alicia había pasado a través del espejo.Lewis Carroll
Referencias
a) Relación significa conexión, asociación, comunicación, por lo que, si se dice que ciertos objetos están relacionados, se está diciendo que están conectados, asociados, comunicados. Si se dice que ciertos objetos están relacionados, conectados, asociados, comunicados, se está diciendo que están intercambiando. Si se dice que ciertos objetos están intercambiando, se está diciendo que ellos se están perturbando, apareciendo según su influencia recíproca. Los ‘procesos’ consisten en los patrones de variación temporal de las propiedades de aquellas regiones del espacio en las que éstas fluctúan sensiblemente.
Leonardo Makinistian
(b) Síntomas concomitantes son aquellos surgidos alrededor del tiempo -más o menos diez días- de aparición de los síntomas de la EIPD que consulta, esto es que los síntomas pueden surgir antes, junto o después de los presentados por ésta.
(c) Paradigma: ejemplo, modelo (del lat. paradigma, del gr. parádeigma, de paradeiknýnai, comparar, mostrar, de para-, al lado [de], y deiknýnai, mostrar, del indoeuropeo deik-, mostrar). Un paradigma, en sentido amplio, es una matriz disciplinar, esto es, una completa constelación de creencias (espacio absoluto, átomos, campos, genes,...), valores (explicaciones deterministas, explicaciones probabilísticas,...), técnicas (estudios in vivo, estudios in vitro,...), etc., compartida por los miembros de una comunidad determinada, que permite abordar e interpretar los fenómenos haciéndolos aparecer ordenados constituyendo un todo, y, en sentido restringido, es un ejemplar, una presentación influyente de una teoría científica.

Artículos relacionados
Una propuesta para el trabajo con pacientes internados en terapia intensiva I y II
Organización de una unidad de Cuidados Intensivos I
Organización de una unidad de Cuidados Intensivos II
UCI sin paredes; una realidad posible

Artículos relacionados
Una propuesta para el trabajo con pacientes internados en terapia intensiva I y II
Organización de una unidad de Cuidados Intensivos I
Organización de una unidad de Cuidados Intensivos II
UCI sin paredes; una realidad posible



No hay comentarios:
Publicar un comentario