Analisis de 37 casos: La gangrena de Fournier es una urgencia urológica definida como una fascitis necrotizante, con una alta mortalidad
Dres. A. Jiménez-Pacheco, M.Á. Arrabal-Polo, S. Arias-Santiago, M. Arrabal-Martín, M. Nogueras-Ocaña y A. Zuluaga-Gómez
Actas Dermosifiliogr. 2012;103(1):29-35
DesarrolloActas Dermosifiliogr. 2012;103(1):29-35
La gangrena de Fournier es una emergencia urológica, descrita por Baurienne en 1764, aunque fue posteriormente en 1883 cuando un venereólogo francés, Jean Fournier, describe las características clínicas de la enfermedad a raíz de 5 casos sin causa aparente.
Se define como una fascitis necrotizante resultado de una infección polimicrobiana rápidamente progresiva, con participación de aerobios y anaerobios que actúan sinérgicamente, que se origina en la región anorrectal y genitourinaria, pudiendo llegar a afectar a la región inguinal, los miembros inferiores, la pared anterior abdominal e incluso al tórax, dada su progresión a través de la fascia de Bucks, Dartos, Colles y Scarpa respectivamente.
Dicha progresión es consecuencia de la trombosis vascular de los pequeños vasos subcutáneos, secundaria a una endarteritis obliterante, la cual origina una hipoxia tisular y un limitado aporte vascular, lo que facilita por un lado el sobrecrecimiento bacteriano de microorganismos anaerobios y por otro la dificultad para que lleguen a estas zonas los antibióticos.
El proceso afecta principalmente a varones (aunque existen casos publicados en mujeres y en niños de incluso 2 meses) en un rango de edad amplio, comprendido entre los 50-70 años.
Es una enfermedad con una incidencia global de 1,6 casos/100.000 hombres-años, pero con una alta tasa de mortalidad, oscilando según las series más recientes, como media, entre el 20-30%, a pesar del instauración del tratamiento adecuado, el cual se basa en una adecuada estabilización hemodinámica, un precoz y radical desbridamiento quirúrgico, antibioterapia de amplio espectro y curas diarias.
Muchos de estos pacientes tienen enfermedades sistémicas de base tal como diabetes mellitus (DM), tuberculosis urogenital, sífilis, VIH, neoplasias malignas, alcoholismo crónico, etc., responsables de los trastornos vasculares e inmunitarios que incrementan la susceptibilidad a la infección polimicrobiana5. Un bajo nivel socioeconómico también ha sido descrito como factor predisponente.
El objetivo del presente estudio es analizar, en primer lugar, basándose en los pacientes tratados en nuestro Servicio, las características epidemiológicas y clínicas para posteriormente poder compararlas con lo publicado anteriormente, y en segundo lugar las variables que han influído en la evolución y mortalidad de estos pacientes.
El presente estudio analiza retrospectivamente 37 pacientes diagnosticados de gangrena de Fournier en el Hospital Universitario San Cecilio de Granada, en el periodo comprendido entre enero de 2001 a octubre de 2010. Para identificar los casos usamos el código CIE-9 para gangrena de Fournier (728.86). El diagnóstico clínico se basó en la historia clínica, exploración física, incluyendo como criterios diagnósticos la presencia en el área perineo-genital de escaras necróticas, malolientes, asociadas a crepitación, en el contexto de un cuadro séptico.
Las variables a estudiar han sido las siguientes:
1. Datos de filiación: edad y sexo.
2. Antecedentes personales, incluyendo fundamentalmente la presencia de diabetes mellitus (DM), alcoholismo crónico, obesidad, fístula o absceso perianal, estenosis de uretra.
3. Presencia o no de pluripatología previa. Definimos pluripatología como la presencia de dos o más enfermedades crónicas que puedan afectar al desarrollo normal de las actividades de la vida diaria y que requieran un control y seguimiento estrecho por parte del médico.
4. Existencia de sondaje previo al diagnóstico de la gangrena de Fournier.
5. Agentes microbianos causantes de la infección, así como si la infección fue mono o polimicrobiana.
6. Si fue preciso realizar alguna técnica de reconstrucción: sutura secundaria, colocación de injertos o colgajos.
7. Resultado del proceso infeccioso (mortalidad atribuible al proceso infeccioso).
8. Necesidad de ingreso en la UCI, así como días de internación en dicha Unidad.
9. Días de internación hospitalaria.
10. Gasto sanitario global medio derivado fundamentalmente de la internación hospitalaria y del uso de quirófano para las curas. El cálculo se realizó a partir de la aplicación de cálculos de costos Coan-HyD del Servicio Andaluz de Salud. Se ha estimado el costo unitario, definido como el costo total (costos directos + costos indirectos) entre las unidades de producto (dichas unidades son la internación en UCI, estancia en camas de Urología y las horas de quirófano) por estancia en una UCI, que es de 1.609,65 euros/ día, por estancia en la Unidad de encamación del Servicio de Urología, que es de 373,82 euros/ día, y por hora de quirófano con un solo cirujano, que corresponde a 884,05 euros/ hora. Finalmente, cada costo unitario se multiplicó por la estancia media en UCI, estancia media en la unidad de Urología y por la media de horas de utilización de quirófano respectivamente.
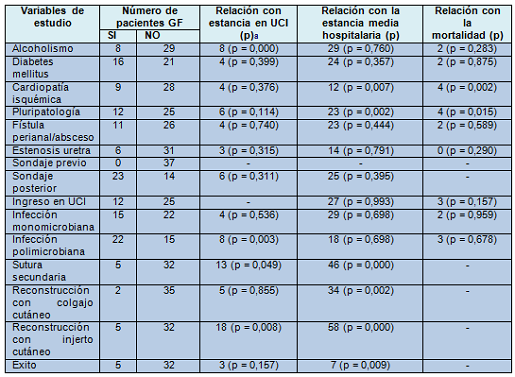
Se han estudiado en total 37 pacientes diagnosticados de gangrena de Fournier durante el periodo de tiempo antes referido. La edad media de los pacientes ha sido de 57,68 años. Entre los antecedentes personales el 21,6% de los pacientes eran alcohólicos crónicos, el 43,2% eran diabéticos dependientes o no de insulina y el 24,3% habían padecido algún grado de cardiopatía isquémica. En cuanto a patología local del área genital y perineal, el 16,2% tenía estenosis de uretra, el 29,7% absceso o fístula perianal, el 15,3% un forúnculo infectado y en el 39,8% no se encontró enfermedad local previa al diagnóstico de gangrena de Fournier. En total, el 32,4% de los pacientes eran pluripatológicos. Ningún paciente de los revisados era portador de sonda vesical con anterioridad al diagnóstico de gangrena de Fournier.
Al ingreso el 54,05% de los pacientes presentaba afectación escrotal, el 37,83% del periné, el 30% de la zona perianal, el 27,02% del pene, el 16% de la zona suprapúbica y el 5,4% del hipogastrio. El 100% de los pacientes presentaba algún grado de edema en el pene o el escroto, fiebre el 75,6%, eritema el 71,4% y zonas de necrosis el 46% (fig. 1).
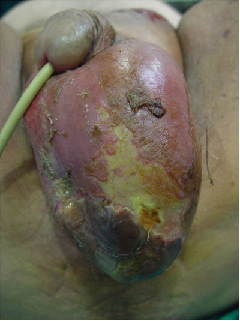
Figura 1 Presencia de flictenas y placas necróticas características de la gangrena
Una vez realizado el diagnóstico por la clínica y por pruebas de imagen todos los pacientes precisaron al menos una cura quirúrgica, y el 32,4% de los pacientes precisó ingreso en la UCI por sepsis grave o shock séptico, siendo la estancia media en la UCI de 7,83 días (DE de 6,6 días) (fig. 2).
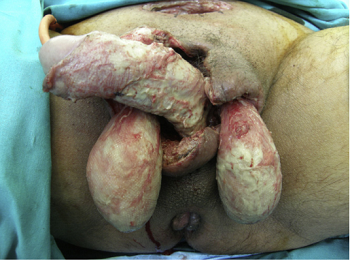
Figura 2: Exposición de testículos y pene tras amplio desbridamiento quirúrgico por gangrena de Fournier. Se aprecia presencia de tejido sano.
Únicamente el consumo crónico de alcohol presentó relación estadísticamente significativa con la estancia en UCI de este tipo de pacientes (p < 0,001). El resto de antecedentes no se relaciona con la necesidad de ingreso en la UCI.
Tras abandonar la UCI pasaron a planta hospitalaria. La estancia media hospitalaria de los 37 pacientes fue de 27,54 días. Al estratificar las patologías estudiadas de forma independiente se observa que la cardiopatía isquémica se relaciona con una mayor estancia hospitalaria.
Tras la estabilización de la infección y de la herida quirúrgica, el 32,4% de los pacientes requirieron técnicas de reconstrucción. El 13,5% necesitó sutura secundaria, el 5,4% colgajos y el 13,5% injertos (fig. 3).
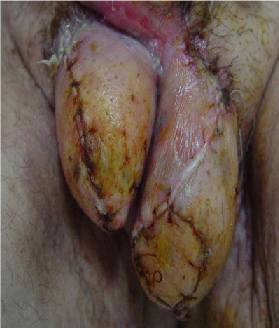
Figura 3: Reconstrucción del área genital y recubrimiento con piel tras desbridamiento por gangrena de Fournier
Con los datos económicos disponibles y los resultados obtenidos podemos concluir que el costo sanitario global medio de un paciente diagnosticado de gangrena de Fournier que ingresa en la UCI, y requiere al menos una cura en quirófano, independientemente de la inicial que se realiza a su ingreso y que también se incluye en el costo, es de 25.108,67 euros (tabla 1).
Tabla 1: Cálculo del costo sanitario global medio de un paciente con gangrena de Fournier que requiere de ingreso en UCI y 2 curas en quirófano.
En el 40,5% de los pacientes la infección fue monomicrobiana y en el 59,5% polimicrobiana, siendo E. coli el más frecuentemente aislado en un 67,6% de los pacientes, seguido de B. fragilis en un 21,4%. Otros gérmenes menos frecuentes también aislados fueron E. faecium (15,4%), P. anaerobius (14,9%), M. morganii (9,7%), E. faecalis (8,5%) y Staphilococcus coagulasa negativo (6,7%).
El tratamiento antibiótico empírico de base empleado en los pacientes diagnosticados hasta 2006 fue metronidazol 500 mg cada 8 horas, junto a cefotaxima 2 g cada 24 horas y gentamicina ajustada según el peso y la función renal. A partir de esta fecha se comenzaron a utilizar otras pautas terapéuticas como meropenem 1 g cada 8 horas junto a metronidazol 500 mg cada 8 horas.
Tan sólo 5 pacientes (13,5%) fallecieron como consecuencia de la infección, existiendo diferencias estadísticamente significativas en la edad de los fallecidos con respecto a los que sobrevivieron (69,6 años frente a 55,8 años [p < 0,05]). De los 5 pacientes que fallecieron dos tuvieron el origen de la infección en una fístula o absceso perianal, y en los tres restantes no se objetivó causa primaria local de la infección. Al estratificar las patologías estudiadas de forma independiente se observa que sólo existe relación significativa entre cardiopatía isquémica y mortalidad debida a gangrena de Fournier (p = 0,002) (tabla 2).
Cuando se describió inicialmente la enfermedad se pensaba que solamente afectaba a los hombres; hoy sabemos que hasta en un 10% de los casos pueden ocurrir en mujeres. Sorensen y col observaron que las 39 mujeres de su serie diagnosticadas de gangrena de Fournier tenían una edad media, raza, prevalencia de comorbilidad y número de procesos de debridamiento quirúrgico similares a los hombres. Sin embargo, tenían el doble de requerimiento de ventilación mecánica y diálisis, una mayor estancia hospitalaria y una mayor mortalidad que los hombres, aunque ninguno de estos factores ha alcanzado una estadística significativa. En nuestra serie no tenemos registrado ningún caso en mujeres ni en niños.
En la gangrena de Fournier con frecuencia se han identificado factores predisponentes como alcoholismo crónico, trastornos sistémicos, diabetes mellitus, insuficiencia renal crónica, neoplasias malignas, VIH, etc. y en algunas series se han relacionado con la mortalidad. Estas patologías condicionan una disminución de la inmunidad celular del huésped, lo que favorece el desarrollo de la infección.
La mayoría de los autores consideran la diabetes mellitus como un factor de riesgo, pero existe cierta discrepancia en si se asocia o no a una mayor mortalidad. En los estudios de Erol y Yanar se observó que la diabetes no afectaba al resultado final del proceso. En nuestro estudio el 43,2% de los pacientes eran diabéticos. Hemos observado que existe una relación estadísticamente significativa entre pluripatología y mortalidad, y de las patologías estudiadas solo se ha encontrado estadística significativa entre cardiopatía isquémica y mortalidad. Por otro lado, la cardiopatía isquémica, también se ha relacionado con un mayor tiempo de estancia hospitalaria.
Hay estudios que indican que un desbridamiento quirúrgico temprano y amplio disminuía significativamente las tasas de mortalidad, así como una gran extensión de la enfermedad se asociaba a una mayor mortalidad, ya que requería de un mayor número de intervenciones. En cambio, existen estudios que sugieren que la extensión de la enfermedad no es una variable predictiva de resultado, al igual que el número de desbridamientos quirúrgicos5.
Laor y col establecieron un índice pronóstico, el FGSI (Fournier’s Gangrene Severity Index) para determinar la gravedad y pronóstico de la enfermedad en función de parámetros como temperatura, frecuencia cardiaca, frecuencia respiratoria, niveles séricos de sodio, potasio, bicarbonato y creatinina, hematocrito y recuento leucocitario. Estos autores publicaron que con una puntuación de FGSI > 9 la probabilidad de morir era del 75%, mientras que cuando la puntuación era ≤ 9 la probabilidad de sobrevivir era del 78%, puntos de corte que han sido validados posteriormente por otros autores.
Es importante reconocer la gangrena de Fournier en los estadios iniciales, cuando las manifestaciones cutáneas son mínimas, aunque el diagnóstico sea difícil. Ello hace que en ocasiones se llegue al diagnóstico en estadios tardíos, ya que la necrosis puede alcanzar velocidades de progresión de hasta 2-3 cm/ h, o que se denomine gangrena de Fournier a cualquier fascitis necrotizante, a pesar de no tener una localización perineal. El diagnóstico inicial es fundamentalmente clínico, aunque como cualquier fascitis necrotizante posee una serie de características anatomopatológicas como: necrosis y supuración del tejido subcutáneo, grasa subcutánea, arterias, venas, fascia superficial y profunda, músculo, etc..Las primeras 24-48 h se caracterizan por una clínica inespecífica asociada a endurecimiento de la región perineal, febrícula y eritema de los tejidos afectados. Si no se diagnostica en estos estadios y el proceso sigue su evolución, localmente aparecen flictenas hemorrágicas que pueden evolucionar rápidamente a necrosis, la cual puede extenderse a localizaciones distantes del origen, dadas las relaciones anatómicas de continuidad entre las fascias del periné y el abdomen. Además, se produce un agravamiento del estado general con evolución a shock séptico en casi el 50% de los casos.
Las pruebas de imagen, en ocasiones, son útiles para confirmar la sospecha clínica, establecer la extensión de la enfermedad, así como evaluar la respuesta al tratamiento.
La radiografía es más sensible que la exploración física para la detección de enfisema subcutáneo hasta en un 89% de los pacientes, demostrando lo que a veces se describe como un «escroto en panal de abeja». Hay autores que consideran que la ecografía es la técnica radiológica de elección si la historia clínica y la exploración física ofrecen dudas diagnósticas. Nos permite identificar gas en los tejidos blandos y valorar el flujo vascular de los testículos, así como delimitar colecciones y edema subcutáneo. Además, tiene la facilidad de que es una exploración que puede ser llevada a cabo en la cama del paciente, lo cual es importante en estos sujetos, ya que algunos están ingresados en UCI, se hallan inestables hemodinámicamente, etc., lo cual puede dificultar su traslado al Servicio de radiodiagnóstico para la realización de una tomografía axial computarizada (TAC). Por su parte, la TAC no suele visualizar las estructuras escrotales tan bien como los ultrasonidos, además de requerir en muchas ocasiones la administración de contraste intravenoso, lo cual puede ser incompatible en estos pacientes al presentar fallo renal. En cambio, existen publicaciones donde consideran la TAC como la prueba radiológica de referencia, ya que permite evaluar la extensión del enfisema subcutáneo y las colecciones líquidas en los tejidos blandos.
La gangrena de Fournier se considera habitualmente una infección polimicrobiana, aunque no todos los organismos implicados son necesariamente detectados en los cultivos. Tanto aerobios como anaerobios están casi siempre presentes, pero los anaerobios son aislados con menos frecuencia. Las especies aisladas más comúnmente son las enterobacterias, especialmente E. coli, seguidas por Streptococcus, Staphilococcus, P. aeruginosa, Bacteroides spp. y Clostridium. Estos gérmenes están presentes en la flora normal gastrointestinal y perineal. En nuestra serie los gérmenes aislados fueron E. coli en un 67,6% de los pacientes seguido de B. fragilis en un 21,4%.
A pesar de las nuevas técnicas en las UCI, del debridamiento amplio, del cuidado de la herida y de la antibioterapia de amplio espectro empleada, los porcentajes de mortalidad publicados para la gangrena de Fournier oscilan entre el 0-67%. Actualmente, según la literatura publicada, la base del tratamiento consiste en un debridamiento quirúrgico precoz y amplio, extirpando el tejido necrótico e infectado, la estabilización hemodinámica y la antibioterapia de amplio espectro. La pauta antibiótica a seguir varía en función de los centros y de las resistencias de los microorganismos aislados a determinados antibióticos según el área geográfica. Estudios recientes recomiendan comenzar de forma empírica con cefalosporinas de tercera generación para gram negativos y metronidazol para anaerobios, pudiéndose añadir aminoglucósidos. Otra alternativa igual de eficaz y más fácil de manejar es administrar en monoterapia carbapenémicos o betalactámicos de amplio espectro de la familia de las ureidopenicilinas (piperacilina-tazobactam). En nuestro centro inicialmente se empezó utilizando la terapia con tres antibióticos (cefalosporina de tercera generación, metronidazol y si la función renal lo permitía asociábamos gentamicina). Actualmente, como consecuencia de las resistencias antibióticas y la llegada de antibióticos de mayor espectro antimicrobiano, que además facilitan su manejo, utilizamos empíricamente carbapenemes en monoterapia o asociados a metronidazol, siendo dicho tratamiento eficaz en la mayoría de los pacientes.
Un 32,5% de los pacientes necesitó algún tipo de cirugía reconstructiva. En el 5,4% de los pacientes que precisaron un colgajo se utilizaron pedículos vascularizados de fascia y musculocutáneos.
La gangrena de Fournier es una emergencia urológica con una alta tasa de mortalidad, que oscila entre el 20 y el 30%, a pesar de la instauración de un tratamiento adecuado precoz, no existiendo un consenso sobre cuáles son las variables predictivas de la enfermedad. En la mayoría de los casos, los pacientes padecen una patología anorrectal o genitourinaria, lo cual asociado a enfermedades sistémicas de base, tales como la diabetes mellitus, el alcoholismo crónico, etc., incrementan la susceptibilidad a la infección polimicrobiana. A pesar de ser una enfermedad con una baja incidencia supone un costo elevado para el sistema sanitario, por lo que se deberían llevar a cabo medidas de prevención primaria y secundaria para intentar corregir los factores de riesgo que facilitan el desarrollo de la infección primaria.
¿Qué aporta éste artículo a la práctica dermatológica?
La gangrena de Fournier es una urgencia urológica definida como una fascitis necrotizante, con una alta mortalidad a pesar de un tratamiento adecuado precoz, resultado de una infección polimicrobiana que se origina en la región anorrectal y/o genitourinaria. Es una patología con una baja incidencia, pero supone un costo elevado para el sistema sanitario, por lo que serían necesarias medidas de prevención primaria y secundaria.
Artículos relacionados
Gangrena de Fournier en neonatos
Gangrena de Fournier en un procedimiento ginecologico
Gangrena de Fournier: cierre asistido por vacío vs. curaciones convencionales
Artículos relacionados
Infecciones necrotizantes de partes blandas: Tratamiento con OHB
Diagnóstico y tratamiento de la celulitis
Fascitis necrotizante: Antes era conocida como gangrena
Infecciones necrotizantes de tejidos blandos en niños
Abordaje quirújico para el debridamiento en la fascitis necrotizante
Gangrena de FournierDiagnóstico y tratamiento de la celulitis
Fascitis necrotizante: Antes era conocida como gangrena
Infecciones necrotizantes de tejidos blandos en niños
Abordaje quirújico para el debridamiento en la fascitis necrotizante
Gangrena de Fournier en neonatos
Gangrena de Fournier en un procedimiento ginecologico
Gangrena de Fournier: cierre asistido por vacío vs. curaciones convencionales


No hay comentarios:
Publicar un comentario