¿Son útiles la Proteína C Reactiva y la Procalcitonina? El objetivo de este trabajo fue validar los modelos diagnósticos publicados para la neumonía y cuantificar si las cifras de PCR y procalcitonina añaden información a la anamnesis y el examen físico y si a partir de ellos se puede crear una herramienta diagnóstica útil.
Dres. van Vugt SF, Broekhuizen BDL, Lammens C et al
BMJ 2013;346:f2450 do
Introducción
El diagnóstico de neumonía en adultos que consultan en atención primaria con signos de infección de las vías respiratorias bajas es importante porque necesita tratamiento específico y seguimiento, mientras que para la bronquitis aguda en general la conducta expectante es la apropiada.
No obstante, el diagnóstico de neumonía en atención primaria es difícil, ya que no es posible obtener radiografías (Rx) de tórax en todos los pacientes con infección de las vías respiratorias bajas. Por ello los médicos de atención primaria se deben conformar con los signos y síntomas y algunas pruebas complementarias sencillas. Un solo estudio validó el valor diagnóstico de la anamnesis y el examen físico en atención primaria para la neumonía. El número de pacientes en ese estudio fue pequeño, pero la frecuencia de la neumonía fue tres veces mayor que la frecuencia del 6% que se suele informar en atención primaria.
En cuanto a los marcadores de inflamación, revisiones recientes hallaron que laproteína C reactiva (PCR) era de valor diagnóstico limitado para la neumonía en atención primaria cuando la probabilidad de neumonía es inferior al 10%. Los estudios provenientes de la atención primaria en esta revisión, sin embargo, eran pequeños. Además, nunca se evaluó el valor diagnóstico de otro biomarcador que puede ser muy importante, la procalcitonina.
Métodos
Este estudio transversal de observación empleó datos del estudio GRACE-09, de pacientes que consultaron por tos aguda en centros de atención primaria de 12 países europeos entre 2007 y 2010. Se incluyeron 2820 pacientes.
Se efectuó la anamnesis y el examen físico de los participantes, se determinó la PCR y la procalcitonina en sangre venosa el día de la primer consulta y se les efectuó Rx de tórax dentro de los siete días.
El criterio de valoración principal fue la neumonía, diagnosticada por radiólogos que desconocían toda otra información en el momento de ver las Rx.
Análisis de los datos
Se identificaron los modelos diagnósticos publicados para neumonía, mediante la búsqueda de las referencias de un estudio de validación existente, la búsqueda en PubMed entre 2003 y 2012 y las referencias de las recomendaciones actualizadas de la European Respiratory Society para el tratamiento de adultos con infección de las vías respiratorias bajas.
Los autores tuvieron en cuenta la probabilidad de neumonía para todos los pacientes del estudio y calcularon la zona bajo la curva de eficacia diagnóstica con intervalos de confianza del 95%. A partir de los datos determinaron qué elementos de la anamnesis y el examen físico contribuyeron independientemente a discriminar entre la presencia y la ausencia de neumonía y si la exactitud diagnóstica de la anamnesis y el examen físico podía aumentar con exámenes complementarios.
De esta manera, y dado el número total de casos de neumonía en el estudio (n = 140), se preseleccionaron 14 elementos diagnósticos que eran los más promisorios de la literatura médica publicada. Se emplearon las zonas bajo la curva para cuantificar el valor agregado de la PCR y la procalcitonina más allá del modelo de “síntomas y signos”. Se analizaron también los resultados para la PCR y la procalcitona a umbrales clínicamente adecuados:> 20,> 30,> 50 y > 100mg/l para la PCR y > 0,25µg/l y > 0,50µg/l para la procalcitonina.
El nivel de corte óptimo se determinó por la zona bajo la curva (es decir, el mejor término medio entre la sensibilidad y la especificidad). El número de pacientes reclasificados correctamente tras agregar los resultados de la PCR o la procalcitonina al modelo diagnóstico se expresó en la mejoría neta de la reclasificación, con tres grupos de riesgo diagnóstico predefinidos: baja (probabilidad < 2,5%), intermedio (2,5-20%) y alto(> 20%). Los autores piensan que es así como se podrá emplear la PCR en la práctica. Se calculó el valor pronóstico negativo y positivo, la sensibilidad y la especificidad para estos tres grupos de riesgo, así como los índices de probabilidad positivos y negativos.
Resultados
Durante tres inviernos (2007-2010), 294 médicos generalistas reclutaron 3106 pacientes adultos. La media de edad de los pacientes fue de 50 años y el 40% fueron varones. En el seguimiento a 28 días no hubo mortalidad y 11 pacientes (0,5%) fueron hospitalizados. Tras excluir a 286 pacientes por ausencia o mala calidad de la Rx, de los 2820 participantes restantes, 140 sufrían neumonía (5%).
Tras la revaluación, el diagnóstico de la presencia o ausencia de neumonía concordó en el 94% de los pacientes. En la mayoría la Rx se obtuvo dentro de los 5 días de la consulta y no hubo relación entre el tiempo hasta la Rx y la presencia en ella de neumonía (P = 0,63).
Valor diagnóstico de los “síntomas y signos”
Los elementos de la anamnesis y el examen físico con valor diagnóstico independiente fueron la ausencia de rinorrea y la presencia de disnea, estertores y disminución de los ruidos respiratorios en la auscultación,taquicardia (> 100/min) y fiebre (temperatura ≥ 37,8°C). La combinación de estos elementos (modelo “síntomas y signos”) produjo una zona bajo la curva de eficacia diagnóstica de 0,70 (intervalo de confianza del 95% (0,65 – 0,75).
Más información sobre la PCR
La concentración media de PCR fue de 19 mg/l en el total de los pacientes y de 69 mg/l en los pacientes con neumonía. Las concentraciones de PCR fueron < 20, 20-30, 30-50, 50-100 y >100 mg/l en el 74%, el 8%, el 9%, el 6%y el 3% de los pacientes, respectivamente. La proporción de pacientes con neumonía en estos grupos fue del 3%, 5%, 7%, 15% y 35% respectivamente. Alrededor de 54 pacientes (3%) con neumonía radiográfica tuvieron PCR < 20 mg/l.
El agregado de la concentración de PCR como variable continua al modelo de “síntomas y signos” produjo un cociente de probabilidades multifactorial para neumonía de 1,2 (intervalo de confianza del 95% 1,1 – 1,2) por 10 mg/l de aumento en la concentración y aumentó la zona bajo la curva de eficacia diagnóstica significativamente de 0,70 a 0,78 (P < 0,05). El agregado de la PCR como variable dicotomizada, donde 30 mg/l fue el umbral óptimo, produjo una zona bajo la curva de eficacia diagnóstica de 0,77.
Más información sobre procalcitonina
La concentración media de procalcitonina fue 0,09 μg/l en el total de los pacientes y 0,38 μg/l en los pacientes con neumonía, con un cociente de probabilidades unifactorial de 1,3 (intervalo de confianza del 95% 1,2 – 1,4) por 0,1 μg/l de aumento en la concentración.
Las concentraciones de procalcitonina fueron ≤ 0,25, 0,25-0,50 y > 0,50 μg/l en el 94%, el 3% y el 3% de los pacientes, respectivamente. La proporción de neumonía en estos grupos fue del 5%, 7%, y 18%, respectivamente. El agregado de la procalcitonina como variable continua al modelo de “síntomas y signos” produjo un cociente de probabilidades multifactorial para neumonía de 1,1 (intervalo de confianza del 95% 1,1 – 1,2) por 0,1 μg/l de aumento en la concentración y aumentó la zona bajo la curva de eficacia diagnóstica a 0,72 y 0,71 tras la validación interna.
Debido al limitado valor agregado de los resultados de la procalcitonina no se la continuó analizando.
Clasificación de riesgo diagnóstico
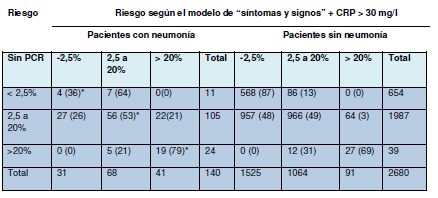
La tabla muestra la clasificación del riesgo diagnóstico según el modelo con la PCR y sin ella.
Tabla. Reclasificación: comparación del riesgo diagnóstico de neumonía según el modelo diagnóstico con determinación de PCR o sin ella. Las cifras corresponden al número de pacientes. Las cifras entre paréntesis indican %.
*Pacientes clasificados según el modelo con PCR >30mg/l y sin ella. De todos los pacientes con neumonía 29 (22+7+0) se reclasifican a grupos de mayor riesgo y 32 (27+5) a grupos de menor riesgo. Para los pacientes sin neumonía esto es 150 (86+64) and 969 (957+12), respectivamente. La mejora en la reclasificación es -2% entre los pacientes con neumonía (29-32 de140) y 30% entre los pacientes sin neumonía (957-150 de 2680), lo que se traduce en una mejora neta con la reclasificación de −2+30=28% (IC del 95% 0,17 a 0,40).
Sobre la base de solo los síntomas y signos, en los 664 pacientes con baja probabilidad estimada de neumonía (< 2,5%), 11 (2%) sufrieron neumonía (véase tabla) Entre los 63 pacientes con alta probabilidad estimada de sufrir neumonía (> 20%), 24 sufrieron neumonía (véase tabla)
El agregado de la PCR aumentó el número de pacientes con bajo riesgo estimado a 1556 (31, 2%) y el número de pacientes con alto riesgo estimado a 132 (41, 31%). En 1640 pacientes (58%), el agregado de PCR no cambió la clase de riesgo estimado. La mejoría neta de reclasificación fue del 28% (IC del 95% 17% - 30%).
PCR en grupos de riesgo intermedio
La mayoría de las reclasificaciones del riesgo diagnóstico consideraron a los pacientes con riesgo intermedio sobre la base de los síntomas y signos. De los 1987 pacientes sin neumonía, clasificados dentro del riesgo intermedio sobre la base de los síntomas y signos, tras agregar la PCR > 30 mg/l como valor umbral, 957 fueron reclasificados (correctamente) a riesgo bajo y 64 fueron reclasificados (incorrectamente) a alto riesgo. De los 105 pacientes con neumonía clasificados como de riesgo intermedio, el agregado de la PCR reclasificó a 27 a bajo riesgo y a 22 a alto riesgo (tabla).
Clasificación diagnóstica con una puntuación diagnóstica simplificada
El redondeo de todos los coeficientes de regresión en el modelo de síntomas, signos y PCR > 30 mg/l a 1 punto derivó en la puntuación diagnóstica simplificada. Las proporciones de neumonía con esta puntuación fueron del 0,7%, 4% y 18%, respectivamente, en las clases de riego estimado bajo, intermedio y alto.
Comentarios
Se diagnosticó neumonía mediante la Rx de tórax en 140 (5%) de los 2820 pacientes que consultaron en atención primaria con tos aguda. La combinación óptima de síntomas y signos para diagnosticar neumonía fue la ausencia se rinorrea y la presencia de disnea, estertores y disminución de los ruidos respiratorios a la auscultación, taquicardia y fiebre. Los signos y síntomas fueron útiles para identificar correctamente a los pacientes con riesgo diagnóstico “bajo” (< 2,5%) o “alto” (> 20%) en el 26% de los pacientes.
"En el 74% de los pacientes en los que persistían dudas diagnósticas (riesgo estimado 2,5%-20%), la concentración de PCR ayudó a descartar correctamente la neumonía. La medición de la concentración de procalcitonina no tuvo valor en este contexto."
Este es el primer estudio que cuantifica el valor diagnóstico independiente de los síntomas, los signos y el valor diagnóstico agregado de los marcadores inflamatorios para la neumonía que incluyó un número adecuado de casos de neumonía.
El dato de que la PCR puede ser baja en los pacientes con neumonía no es nuevo. Flanders y colaboradores informaron sobre un pequeño subgrupo de pacientes con neumonía que tenían PCR de menos de 11 mg/l. En los 54 pacientes con neumonía con PCR baja en este estudio, el riesgo diagnóstico estimado de neumonía fue alto (n = 3) o intermedio (n = 51) sobre la base de los resultados de la anamnesis y el examen físico como se definió en el modelo del estudio. Estos datos ponen de relieve que los resultados de la prueba de PCR se deben interpretar junto con los datos clínicos.
Consecuencias para la práctica y conclusiones
Aunque el modelo diagnóstico de “síntomas y signos” presentado en este estudio asignó un riego diagnóstico intermedio de neumonía a la mayoría de los pacientes, la anamnesis y el examen físico solos permitieron a los médicos generalistas identificar correctamente a un pequeño grupo de pacientes con alto riesgo. Se debe por lo tanto considerar la Rx y el tratamiento (empírico) con antibióticos en estos pacientes. Las pruebas en el lugar de la atención, incluida la PCR no parecen ser útiles.
"En pacientes con bajo riesgo de neumonía sobre la base de los síntomas y signos, parece justificado no seguir estudiando al paciente ni tratarlo con antibióticos."
La PCR tiene un valor diagnóstico agregado en pacientes con riesgo diagnóstico intermedio de neumonía determinado sólo por los síntomas, especialmente para descartar la neumonía.
"La procalcitonina no tiene valor diagnóstico en la atención primaria."
La puntuación simplificada derivada de los modelos de regresión es más adecuada para la atención que los modelos de regresión, aunque esta puntuación es menos precisa y contiene menos información diagnóstica.
Como conclusión, los síntomas y signos como base para el diagnóstico de neumonía en pacientes que llegan a la atención primaria con tos aguda, fue más útil en pacientes con manifestaciones clínicas leves o graves.



Artículos relacionados
Traducción y resumen: Dr. Rafael Perez Garcia vía Emergency & Critical Care
Referencias Bibliográficas


No hay comentarios:
Publicar un comentario