¿La internación como enfermedad? Estrategias para mitigar el síndrome post-hospitalización y sus riesgos asociados. Análisis de los factores que contribuyen a la mayor vulnerabilidad de los pacientes en ese período.
Para promover la buena recuperación de los pacientes después del alta hospitalaria los profesionales de la salud suelen prestar mayor atención a los temas relacionados con la enfermedad aguda que motivó la internación. Sin embargo, su atención desproporcionada en la causa de la hospitalización puede estar mal orientada. Los autores sostienen que los pacientes que son dados de alta del hospital no solo se están recuperando de su enfermedad aguda sino que también experimentan un período de riesgo generalizado de padecer diversos eventos adversos para la salud. Para ese período de vulnerabilidad, adquirido y transitorio, han propuesto la denominación de “síndrome post-hospitalización”.
Esta teoría indicaría que los riesgos durante el período crítico de 30 días que siguen al alta hospitalaria podrían derivar tanto del estrés alostático y fisiológico que los pacientes experimentan en el hospital como de los efectos persistentes de la enfermedad aguda inicial. Al alta del paciente, los sistemas fisiológicos están alterados, las reservas están deplecionadas y el cuerpo no puede defenderse con eficacia de las amenazas para la salud.
Después del alta hospitalaria, casi la quinta parte de los pacientes de Medicare─aproximadamente 2,6 millones de personas mayores─tiene un problema médico agudo dentro de los 30 días, el cual requiere una nueva internación. Los pacientes recién dados de alta tienen más riesgo de contraer una amplia gama de afecciones, muchas de las cuales tienen poco en común con el diagnóstico inicial.
Por ejemplo, en los pacientes internados para el tratamiento de la insuficiencia cardíaca, una neumonía o la enfermedad pulmonar obstructiva crónica (EPOC), la causa de readmisión es la misma que el índice de admisión solo en el 37%, 29% y 36% de los casos, respectivamente. Las causas de readmisión, sin tener en cuenta el diagnóstico inicial, comúnmente incluyen: insuficiencia cardíaca, neumonía, EPOC, infección, afecciones gastrointestinales, enfermedad mental, alteraciones metabólicas y trauma.
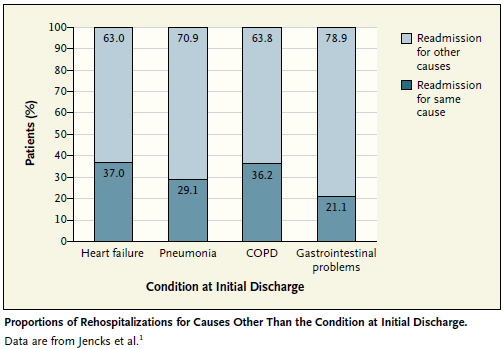
La variedad de estos diagnósticos de readmisión ha sido puesta en evidencia en estudios basados en reclamos administrativos y la revisión de historias clínicas. Por lo tanto, es probable que esta observación no sea meramente del resultado de variaciones en la codificación. Otra prueba de la distinción de este síndrome es que la información acerca de la gravedad de la enfermedad aguda original no permite identificar cuál de los pacientes presentará un cuadro médico adverso que requiera una reinternación enseguida del alta.
¿De qué manera aparece el síndrome post-hospitalización?
Los pacientes hospitalizados no solo sufren una enfermedad aguda, la cual puede alterar marcadamente los sistemas fisiológicos, sino que también experimentan un estrés importante. Durante la hospitalización, los pacientes están habitualmente deprivados de los sistemas circadianos normales, mal alimentados, tienen dolor y disconfort, se enfrentan a situaciones desconcertantes y mentalmente desafiantes, regímenes medicamentos que pueden alterar la cognición y las funciones físicas, y permanecen limitados por el reposo en cama o la inactividad. Cada una de esas perturbaciones puede afectar la salud y contribuir a la aparición de deterioros importantes durante el período de recuperación temprana, incapacidad para rechazar la enfermedad y predisposición a la confusión.
Trastornos del sueño
Los investigadores han documentado la prevalencia y el riesgo de esos estímulos estresantes. Por ejemplo, los pacientes hospitalizados suelen experimentar trastornos del sueño y hay estudios que han revelado anormalidades polisomnográficas como la reducción del tiempo de sueño y de las etapas R (movimiento rápido de los ojos (REM) y N3 (onda lenta) y un aumento en la etapa N1 (no REM). Esta interrupción del sueño puede motivar conductas incapacitantes y efectos fisiológicos: la deprivación del sueño provoca efectos adversos en el metabolismo, la función cognitiva, la función y coordinación físicas, la función inmune, la cascada de la coagulación y el riesgo cardíaco. Las alteraciones del ciclo sueño─vigilia pueden causar perturbaciones de los ritmos circadianos y tener efectos adversos, aun de manera independiente de la deprivación y las anormalidades del sueño. Estos trastornos ocurridos durante la hospitalización pueden provocar alteraciones del tipo jet-lag. Los estudios de las personas con jet-lag han revelado una mayor incidencia de humor disfórico, disminución de la función física, deterioro cognitivo y trastornos gastrointestinales.
Trastornos nutricionales
Las cuestiones nutricionales durante las hospitalizaciones pueden causar problemas pero con frecuencia reciben poca atención. En un estudio, un quinto de los pacientes hospitalizados ≥65 años tenían una ingesta promedio de nutrientes inferior al 50% de lo estimado para mantener su requerimiento calórico. Comúnmente, los pacientes reciben la orden de no tomar nada por boca durante determinados períodos, durante los cuales no son alimentados por métodos alternativos. Las cancelaciones y las citas para los procedimientos o análisis pueden extender esos períodos.
Para los pacientes bajo asistencia respiratoria mecánica o que no pueden alimentarse por vía oral, suelen producirse retrasos en el cumplimiento de las necesidades nutricionales. Estas deficiencias, que raramente son consideradas a la hora del alta, pueden provocar una malnutrición calórica proteica. Friedmann y colaboradores han comprobado que el adelgazamiento y la hipoalbuminemia luego del alta son muy buenos predictores de readmisión dentro de los 30 días. Mientras tanto, la malnutrición afecta a todos los sistemas orgánicos dando lugar a la alteración de la curación de las heridas, al aumento del riesgo de infecciones y escaras, a la disminución de la función cardiorrespiratoria, a la mala evolución de las enfermedades pulmonares crónicas, al mayor riesgo de trastornos cardiovasculares y gastrointestinales y a una mala función física.
Trastornos cognitivos
En cuanto a la función cognitiva, los pacientes hospitalizados suelen hallarse ante diferentes profesionales de la salud pero tienen poco tiempo para aprender sus nombres o conocer su rol. Los turnos suelen ser impredecibles, y en los pacientes que todavía están bajo el efecto del estrés, la sobrecarga de información puede aumentar aún más es estrés y provocar confusión. En general, estos estímulos estresantes durante la hospitalización pueden causar delirio, el cual aumenta el riesgo post-hospitalización.
Dolor y analgesia
El dolor y otras molestias comunes en esos pacientes no suelen ser atendidos en forma adecuada y pueden provocar trastornos del sueño y del humor y deterioro cognitivo, mientras que está probado que influyen sobre las funciones inmune y metabólica.
Sedación
Por otra parte, los medicamentos para tratar los síntomas pueden afectar negativamente el período de recuperación temprana. A menudo, como parte del régimen terapéutico indicado al alta, se prescriben sedantes, en especial benzodiacepinas. El efecto de los sedantes causa hipercatabolismo, inmunosupresión, hipercoagulabilidad y aumento de la actividad simpática. El exceso de sedación puede anular la sensibilidad y alterar la función cognitiva y el juicio, y también puede provocar trastornos por estrés postraumático.
Debilitamiento muscular
Por último, los pacientes hospitalizados suelen debilitarse, de manera que los que recientemente han sido dados de alta suelen tener menos energía física, coordinación y fuerza, lo que los pone en mayor riesgo de accidentes y caídas. Estas limitaciones pueden también disminuir su capacidad para cumplir con las indicaciones pos alta hospitalaria, como por ejemplo pesarse todos los días. La capacidad para reasumir las actividades básicas o concurrir a las visitas de seguimiento programadas puede verse afectada.
Por qué es útil reconocer el síndrome post-hospitalización
El reconocimiento del síndrome post-hospitalización puede estimular el desarrollo de nuevas intervenciones para promover la recuperación. “Aunque necesitamos continuar mejorando la atención transicional y asegurarnos de que la condición por la cual el paciente fue inicialmente internado ha sido exitosamente tratada,” dicen los autores, “también necesitamos considerar los factores que durante la hospitalización y el período de recuperación temprana favorecen la vulnerabilidad durante ese período.”
¿Qué se puede hacer ahora?
Como mínimo, los autores recomiendan evaluar la condición del paciente antes del alta, considerando los detalles que van más allá de lo relacionado con la enfermedad inicial, como su capacidad funcional cognitiva y física y el estableciendo indicaciones y medidas de soporte apropiadas. Ellos también utilizan las estrategias de mitigación del riesgo que contemplan otros factores además de la causa de la hospitalización inicial y promueven la prevención de las infecciones, los trastornos metabólicos, el trauma y toda la gama de eventos que comúnmente ocurre durante este período de riesgo generalizado.
El conjunto de estrategias para mitigar el síndrome post-hospitalización y sus riesgos asociados podría incluir la consideración de los estímulos estresantes que probablemente contribuyen a la vulnerabilidad de los pacientes inmediatamente después del alta:
• Reducir las interrupciones del sueño
• Minimizar el dolor y el estrés
• Promover una buena alimentación
• Compensar las deficiencias nutricionales
• Optimizar el uso de sedantes
• Promover prácticas que reduzcan el riesgo de delirio y confusión
• Alentar el mantenimiento o la mejoría de la actividad física
• Facilitar las funciones cognitiva y física.
Conclusiones
Durante la internación, los médicos no solo deben dedicarse a las urgencias de la enfermedad aguda sino también deben buscar activamente la promoción de la salud fortaleciendo a los pacientes y aprovechando sus reservas fisiológicas. La atención del sueño, la nutrición, la actividad, la fuerza y el manejo cauteloso de los síntomas puede brindar grandes beneficios. Muchas intervenciones pueden ser similares a las que se aplican para reducir el delirio. Las internaciones más cortas favorecen aun más la preparación de los pacientes para una convalecencia exitosa desde el primer día.
Los autores afirman que si se logra poner en práctica estos conceptos en un intento por ayudar a los pacientes con enfermedades agudas, no se genera ningún peligro. “Necesitaremos difundir nuestros esfuerzos para reducir las readmisiones durante este período de alto riesgo explorando nuevos abordajes, para hacer que la hospitalización sea menos perjudicial y promoviendo el pasaje seguro de los pacientes de las salas de atención de agudos.”
Artículos relacionados
Título original: The CAM-ICU Is Less Sensitive and Specific in Routine Care Settings Than in Research Settings; van Eijk MM, van den Boogaard M, van Marum RJ, et al. Routine use of the Confusion Assessment Method for the intensive care unit: a multicenter study. Am J Respir Crit Care Med. 2011;184:340-4. [PMID: 21562131]
Referencias bibliográficas
1. Lindesay J, Rockwood K, Rolfson D: The epidemiology of delirium. In Delirium in Old Age. Edited by Lindesay J, Rockwood K, Macdonald A. Oxford University, New York; 2000:27-50.
2. Von Gunten A, Mosimann U: Delirium upon admission to Swiss nursing homes: a cross-sectional study. Swiss Med Wkly 2010, 26(140):376-381.
3. Marcantonio E, Kiely D, Simon S, John Orav E, Jones R, Murphy K, Bergmann M: Outcomes of older people admitted to postacute facilities with delirium. J Am Geriatr Soc 2005, 53(6):963-969. PubMed Abstract | Publisher Full Text
4. Inouye SK: Delirium in older persons. N Engl J Med 2006, 354(11):1157-1165. PubMed Abstract | Publisher Full Text
5. Witlox J, Eurelings LS, de Jonghe JF, Kalisvaart KJ, Eikelenboom P, van Gool WA: Delirium in elderly patients and the risk of postdischarge mortality, institutionalization, and dementia: a meta-analysis. JAMA 2010, 304(4):443-451. PubMed Abstract | Publisher Full Text
6. Leslie D, Marcantonio E, Zhang Y, Leo-Summers L, Inouye S: One-year health care costs associated with delirium in the elderly population. Arch Intern Med 2008, 168(1):27-32. PubMed Abstract | Publisher Full Text 7. NICE: Delirium: diagnosis, prevention and management. Clinical guideline 103, London; 2010.
7. NICE: Delirium: diagnosis, prevention and management. Clinical guideline 103, London; 2010. 
8. Inouye SK, Bogardus ST Jr, Charpentier PA, Leo-Summers L, Acampora D, Holford TR, Cooney LM Jr: A multicomponent intervention to prevent delirium in hospitalized older patients. N Engl J Med 1999, 340(9):669-676. PubMed Abstract | Publisher Full Text
9. Deschodt M, Braes T, Flamaing J, Detroyer E, Broos P, Haentjens P, Boonen S, Milisen K:Preventing delirium in older adults with recent hip fracture through multidisciplinary geriatric consultation. J Am Geriatr Soc 2012, 60(4):733-739. PubMed Abstract | Publisher Full Text
10. MacLullich A, Hall R: Who Understands Delirium? Age Ageing 2011, 40:412-414. PubMed Abstract | Publisher Full Text
11. Milisen K, Lemiengre J, Braes T, Foreman M: Multicomponent intervention strategies for managing delirium in hospitalized older people: systematic review. J Adv Nurs 2005, 52(1):79-90. PubMed Abstract | Publisher Full Text
12. Wong C, Holyroyd-Leduc J, Simel D, Straus S: Does this patient have delirium?: Value of Bedside Instruments. JAMA 2010, 304:779-786. PubMed Abstract | Publisher Full Text
13. Young R, Arseven A: Diagnosing delirium. JAMA 2010, 304(19):2125-2126. PubMed Abstract | Publisher Full Text
14. Lemiengre J, Nelis T, Joosten E, Braes T, Foreman M, Gastmans C, Milisen K: Detection of delirium by bedside nurses using the confusion assessment method. J Am Geriatr Soc 2006, 54(4):685. PubMed Abstract | Publisher Full Text 15. Fick D, Foreman M: Consequences of not recognizing delirium superimposed on dementia in hospitalized elderly individuals. J Gerontol Nurs 2000, 26(1):30-40. PubMed Abstract
15. Fick D, Foreman M: Consequences of not recognizing delirium superimposed on dementia in hospitalized elderly individuals. J Gerontol Nurs 2000, 26(1):30-40. PubMed Abstract  16. Kales HC, Kamholz BA, Visnic SG, Blow FC: Recorded delirium in a national sample of elderly inpatients: potential implications for recognition. J Geriatr Psychiatry Neurol 2003, 16(1):32-38. PubMed Abstract | Publisher Full Text
16. Kales HC, Kamholz BA, Visnic SG, Blow FC: Recorded delirium in a national sample of elderly inpatients: potential implications for recognition. J Geriatr Psychiatry Neurol 2003, 16(1):32-38. PubMed Abstract | Publisher Full Text  17. Milisen K, Foreman M, Wouters B, Driesen R, Godderis J, Abraham I, Broos P:Documentation of delirium in elderly patients with hip fracture. J Gerontol Nurs 2002, 28(11):23-29. PubMed Abstract
17. Milisen K, Foreman M, Wouters B, Driesen R, Godderis J, Abraham I, Broos P:Documentation of delirium in elderly patients with hip fracture. J Gerontol Nurs 2002, 28(11):23-29. PubMed Abstract  18. Davis D, MacLullich A: Understanding barriers to delirium care: a multicentre survey of knowledge and attitudes amongst UK junior doctors. Age Ageing 2009, 38(5):559-563. PubMed Abstract | Publisher Full Text
18. Davis D, MacLullich A: Understanding barriers to delirium care: a multicentre survey of knowledge and attitudes amongst UK junior doctors. Age Ageing 2009, 38(5):559-563. PubMed Abstract | Publisher Full Text  19. Irving K, Detroyer E, Foreman M, Milisen K: The virtual gateway: opening doors in delirium teaching and learning. Int Rev Psychiatry 2009, 21(1):15-19. PubMed Abstract | Publisher Full Text
19. Irving K, Detroyer E, Foreman M, Milisen K: The virtual gateway: opening doors in delirium teaching and learning. Int Rev Psychiatry 2009, 21(1):15-19. PubMed Abstract | Publisher Full Text  20. Detroyer E, Debonnaire D, Dobbels F, Gommers J, Irving K, Joosten E, Milisen K: The effect of a delirium e-learning program on nurses’ knowledge of delirium. In European Delirium Association Annual Scientific Congress. Umea, Sweden; 2011.
20. Detroyer E, Debonnaire D, Dobbels F, Gommers J, Irving K, Joosten E, Milisen K: The effect of a delirium e-learning program on nurses’ knowledge of delirium. In European Delirium Association Annual Scientific Congress. Umea, Sweden; 2011. 
1. Lindesay J, Rockwood K, Rolfson D: The epidemiology of delirium. In Delirium in Old Age. Edited by Lindesay J, Rockwood K, Macdonald A. Oxford University, New York; 2000:27-50.
2. Von Gunten A, Mosimann U: Delirium upon admission to Swiss nursing homes: a cross-sectional study. Swiss Med Wkly 2010, 26(140):376-381.
3. Marcantonio E, Kiely D, Simon S, John Orav E, Jones R, Murphy K, Bergmann M: Outcomes of older people admitted to postacute facilities with delirium. J Am Geriatr Soc 2005, 53(6):963-969. PubMed Abstract | Publisher Full Text
4. Inouye SK: Delirium in older persons. N Engl J Med 2006, 354(11):1157-1165. PubMed Abstract | Publisher Full Text
5. Witlox J, Eurelings LS, de Jonghe JF, Kalisvaart KJ, Eikelenboom P, van Gool WA: Delirium in elderly patients and the risk of postdischarge mortality, institutionalization, and dementia: a meta-analysis. JAMA 2010, 304(4):443-451. PubMed Abstract | Publisher Full Text
6. Leslie D, Marcantonio E, Zhang Y, Leo-Summers L, Inouye S: One-year health care costs associated with delirium in the elderly population. Arch Intern Med 2008, 168(1):27-32. PubMed Abstract | Publisher Full Text
8. Inouye SK, Bogardus ST Jr, Charpentier PA, Leo-Summers L, Acampora D, Holford TR, Cooney LM Jr: A multicomponent intervention to prevent delirium in hospitalized older patients. N Engl J Med 1999, 340(9):669-676. PubMed Abstract | Publisher Full Text
9. Deschodt M, Braes T, Flamaing J, Detroyer E, Broos P, Haentjens P, Boonen S, Milisen K:Preventing delirium in older adults with recent hip fracture through multidisciplinary geriatric consultation. J Am Geriatr Soc 2012, 60(4):733-739. PubMed Abstract | Publisher Full Text
10. MacLullich A, Hall R: Who Understands Delirium? Age Ageing 2011, 40:412-414. PubMed Abstract | Publisher Full Text
11. Milisen K, Lemiengre J, Braes T, Foreman M: Multicomponent intervention strategies for managing delirium in hospitalized older people: systematic review. J Adv Nurs 2005, 52(1):79-90. PubMed Abstract | Publisher Full Text
12. Wong C, Holyroyd-Leduc J, Simel D, Straus S: Does this patient have delirium?: Value of Bedside Instruments. JAMA 2010, 304:779-786. PubMed Abstract | Publisher Full Text
13. Young R, Arseven A: Diagnosing delirium. JAMA 2010, 304(19):2125-2126. PubMed Abstract | Publisher Full Text
14. Lemiengre J, Nelis T, Joosten E, Braes T, Foreman M, Gastmans C, Milisen K: Detection of delirium by bedside nurses using the confusion assessment method. J Am Geriatr Soc 2006, 54(4):685. PubMed Abstract | Publisher Full Text
21. Teodorczuk A, Welfare M, Corbett S, Mukaetova-Ladinska E: Education, hospital staff and the confused older patient. Age and Ageing 2009, 38:252-253. PubMed Abstract | Publisher Full Text 
22. Inouye SK, van Dyck CH, Alessi CA, Balkin S, Siegal AP, Horwitz RI: Clarifying confusion: the confusion assessment method. A new method for detection of delirium. Ann Intern Med 1990, 113(12):941-948.
23. Ely EW, Margolin R, Francis J, May L, Truman B, Dittus R, Speroff T, Gautam S, Bernard GR, Inouye SK: Evaluation of delirium in critically ill patients: validation of the Confusion Assessment Method for the Intensive Care Unit (CAM-ICU). Crit Care Med 2001, 29(7):1370-1379. PubMed Abstract | Publisher Full Text
24. Schuurmans MJ, Shortridge-Baggett LM, Duursma SA: The Delirium Observation Screening Scale: a screening instrument for delirium. Res Theory Nurs Pract 2003, 17(1):31-50. PubMed Abstract | Publisher Full Text
22. Inouye SK, van Dyck CH, Alessi CA, Balkin S, Siegal AP, Horwitz RI: Clarifying confusion: the confusion assessment method. A new method for detection of delirium. Ann Intern Med 1990, 113(12):941-948.
23. Ely EW, Margolin R, Francis J, May L, Truman B, Dittus R, Speroff T, Gautam S, Bernard GR, Inouye SK: Evaluation of delirium in critically ill patients: validation of the Confusion Assessment Method for the Intensive Care Unit (CAM-ICU). Crit Care Med 2001, 29(7):1370-1379. PubMed Abstract | Publisher Full Text
24. Schuurmans MJ, Shortridge-Baggett LM, Duursma SA: The Delirium Observation Screening Scale: a screening instrument for delirium. Res Theory Nurs Pract 2003, 17(1):31-50. PubMed Abstract | Publisher Full Text


No hay comentarios:
Publicar un comentario