Consejos para médicos en formación ¿Cómo pueden los médicos jóvenes desarrollar un enfoque sistemático para el manejo de los pacientes con enfermedad aguda que se presentan en las salas de guardia?
Dres. Paul J Frost, Matt P Wise
BMJ 2012;345:e5677
Introducción
Es posible que los médicos en formación tengan que asistir a pacientes que previamente estaban estables pero se descompensan bruscamente y se convierten en enfermos graves o en estado crítico. La vida de estos pacientes suele estar en peligro, ya que presentan inestabilidad neurológica o cardiorrespiratoria, generalmente como resultado de su enfermedad de base. En estas situaciones, la prioridad es estabilizar al paciente, diagnosticar el problema de fondo e indicar el tratamiento definitivo.
Un informe de la National Confidential Enquiry into Patient Outcome and Death (Encuesta Confidencial Nacional sobre la Evolución y Muerte del Paciente) del Reino Unido describió numerosas deficiencias en el cuidado de estos pacientes, como períodos prolongados de inestabilidad fisiológica antes del ingreso a la unidad de terapia intensiva (UTI) y, en una elevada proporción de casos, el manejo muy deficiente de la vía aérea, la respiración y la circulación, como así el seguimiento y la oxigenoterapia. Dicho informe recomienda que los médicos en formación deben incorporar un enfoque sistemático de la enfermedad aguda y consultar lo más rápidamente posible a los médicos de mayor experiencia.
¿Cuál es la mejor manera de hacerlo?
No es difícil identificar los signos clínicos de la enfermedad aguda potencialmente mortal, pero sí lo es identificar los signos de la enfermedad subyacente. Los signos de descompensación aguda son: coma, convulsiones, agitación y confusión; taquicardia o bradicardia, hipotensión; extremidades frías; cianosis, taquipnea o bradipnea y oliguria.
En general, estos signos son detectados durante la recorrida habitual del personal de enfermería. Un gran estudio de observación, multicéntrico, prospectivo, halló que el 60% de las muertes hospitalarias, paros cardíacos e ingresos no previstos en la UTI fueron precedidos por graves anomalías fisiológicas, siendo las más comunes la hipotensión y la disminución del puntaje de la escala de Glasgow para coma. En el Reino Unido, el National Institute for Health and Clinical Excellence (NICE) recomienda el uso de sistemas de detección de señales fisiológicas y disparadores para el monitoreo de los pacientes adultos internados en hospitales de agudos.
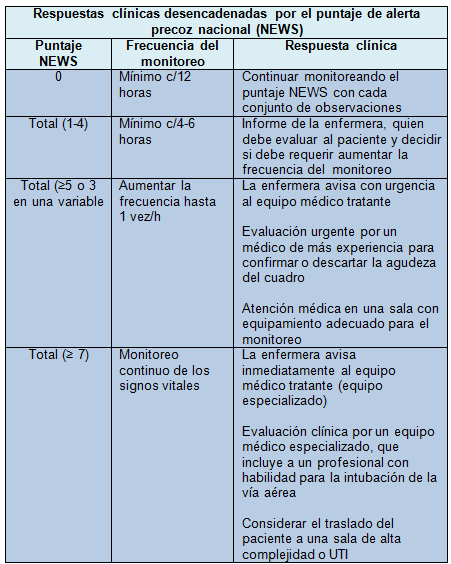
Estos sistemas utilizan puntajes de alarma precoz para identificar a los pacientes con riesgo de deterioro y disparar una respuesta clínica apropiada. Recientemente, el Royal College of Physicians ha puesto en marcha un sistema estandarizado de puntaje de de alarma precoz nacional (NEWS: del inglés, National Early Warning Scores) para ser difundido en todo el Sistema Nacional de Salud del país. Este sistema de puntos se basa en resultados globales derivados del puntaje (0-3) que se adjudica a las desviaciones del rango normal en 6 variables fisiológicas (con 2 puntos adicionales para los pacientes que recibieron oxigenoterapia).
El Royal College of Physicians ha recomendado una estrategia de respuesta gradual: los pacientes con puntaje bajo (1-4) son vistos y evaluados por la enfermera; los pacientes con puntajes medios (5-6) o elevados (≥ 7), o con un puntaje de 3 en alguna variable son revisados por los médicos en formación. Alternativamente, las enfermeras pueden usar su perspicacia clínica para alertar a los médicos jóvenes sobre los pacientes en quienes sospechan que se está desarrollando una enfermedad aguda, a pesar de la normalidad de las observaciones fisiológicas de rutina. Aunque hay poca evidencia publicada que apoye este enfoque, se recomienda que los médicos jóvenes presten atención a estas solicitudes de enfermería, ya que a menudo están bien fundadas.
Por otra parte, las manifestaciones fisiológicas de la enfermedad aguda pueden aumentar y disminuir en respuesta al tratamiento (por ej., las concentraciones de O2 o el aumento de los líquidos intravenosos) o estar enmascaradas por la acción de fármacos tales como los bloqueantes β. El NHS Institute for Innovation and Improvement (Instituto Nacional de Salud para la Innovación y el Perfeccionamiento) ha recomendado que las enfermeras, al referirse a los pacientes agudos, utilicen el enfoque de situación, antecedentes, evaluación y recomendación (SBAR).
.png)
El médico puede complementar esta información con una breve revisión de los registros médicos antes que acompañar a la enfermera a la cabecera del enfermo. Debe pedir a la enfermera que permanezca con el paciente para ayudar con el examen físico y cualquier intervención necesaria. Por la noche, la iluminación debe ser adecuada, incluso si esto significa perturbar a los otros pacientes. La evaluación se basará en el estado de la vía aérea (A), la respiración (B, de breathing), la circulación (C), la discapacidad (D) y la exposición (E) (detección de signos fisiológicos de alarma) (ABCDE).

La síntesis diagnóstica y el enfoque ABCDE son procesos complementarios y simultáneos. El médico en formación puede coordinar estas actividades siguiendo los pasos explicados a continuación:
Paso 1: Evaluación inmediata
Ofrecer un apretón de manos al paciente es una buena manera de comenzar la evaluación, ya que proporciona no solo información acerca del nivel de conciencia, la permeabilidad de la vía aérea y la perfusión periférica, sino que también brinda tranquilidad al paciente y establece una relación con un paciente potencialmente angustiado y asustado.
Dedicar unos momentos a la observación del paciente, inspeccione los signos registrados en la cartilla y levantar una breve historia, lo cual permitirá hacerse una idea general de la gravedad de la enfermedad y la necesidad de hacer intervenciones urgentes y una asistencia de mayor complejidad. Por ejemplo, puede hacerse inmediatamente obvio que el paciente está moribundo y que debe convocarse con suma urgencia al equipo de paro.
No agotar al paciente haciendo una historia clínica completa, ya que la misma puede obtenerse de otras fuentes. En su lugar, hay que enunciar preguntas destinadas a determinar la etiología de los signos fisiológicos alterados. Por ejemplo, si el paciente está hipotenso, algunas etiologías posibles son la infección, la hipovolemia y la insuficiencia cardiaca. Por otra parte, si el paciente tiene dolor se le pedirá que lo localice y describa sus características, ya que el mismo suele ser un síntoma diagnóstico fundamental que requiere ser aliviado.
Paso 2: Evaluación de la vía aérea
No es frecuente que los pacientes con enfermedad aguda asistidos en sitauciones de urgencia presenten una obstrucción completa de la vía aérea, como sucede por la aspiración del bolo alimenticio, pero sí es bastante común la presencia de una obstrucción parcial de la vía aérea. La causa más común de este tipo de obstrucción es la disminución del nivel de conciencia. En esta situación, no solo está comprometida la eficacia de la ventilación sino que el paciente también es vulnerable a la aspiración pulmonar. En los pacientes con accidente cerebrovascular pueden ocurrir episodios repetidos de hipoxemia con efectos deletéreos sobre la circulación cerebral.
Generalmente, si el paciente es capaz de hablar normalmente entonces la vía aérea está segura, y a la inversa, si el paciente no responde (U, de unresponsive en la escala AVPU (del inglés: A, alert; V, voice; P, pain; U, unresponsive) o tiene un puntaje de coma de Glasgow <8, entonces la vía aérea está comprometida. El manejo es difícil, de modo que es necesario solicitar ayuda urgente del anestesista. Mientras tanto, se debe hacer una maniobra de apertura simple de la vía aérea (por ej., empujar la mandíbula hacia delante o elevar el mentón), aspirar cuidadosamente las secreciones orofaríngeas, retirar cualquier cuerpo extraño (si es de fácil acceso), y considerar el uso de la vía aérea orofaríngea. Si existe cualquier evidencia o riesgo de vómito, colocar al paciente en posición de recuperación.
Paso 3: Evaluación de la respiración y la circulación
La mayor parte de la evaluación de la respiración se puede hacer mediante la observación sola. En todo paciente con dificultad respiratoria aguda, la intervención más importante es aliviar la hipoxia ya que la misma puede provocar daño cerebral y muerte.
En las enfermedades críticas, utilizar concentraciones elevadas de O2 mediante máscara con reservorio (15 L/min). De acuerdo con las guías por consenso de expertos, la saturación de O2 objetivo debe ser 94-98%. Se recomienda el mismo objetivo para los pacientes críticamente enfermos con infección crónica o enfermedad pulmonar obstructiva mientras se esperan los resultados de los gases en sangre, ya que estos pacientes pueden necesitar oxigenoterapia controlada o soporte ventilatorio. Si la insuficiencia respiratoria grave persiste a pesar de la concentración elevada de de O2 y se identifica que la enfermedad es potencialmente reversible, entonces puede ser necesaria la ventilación.
Después de la intervención para corregir la hipoxia se debe examinar la circulación del paciente. Un paciente con bajo gasto cardíaco (por ej., después de una embolia pulmonar masiva o de un infarto de miocardio) o con hipovolemia puede mostrar una reducción del tiempo de relleno capilar y frialdad de las extremidades. Estas características se asocian generalmente con taquicardia y reducción de los pulsos periféricos. En cualquier estado de shock la presión arterial suele estar baja pero puede no ser el caso en los individuos que eran previamente hipertensos.
Cuando existen causas obstructivas de shock (como embolia pulmonar masiva) puede aumentar la presión venosa yugular mientras que por lo general no se ve en el estado de shock hipovolémico. Se debe establecer el acceso venoso periférico utilizando una cánula de tamaño 18 o más grande. Normalmente, la infusión rápida de un bolo de de líquido (por ej., 250 ml de solución salina normal, administrado en 2 minutos) identifica a los pacientes hipovolémicos, cuya presión arterial y pulso mejorarán después del bolo. Aunque esta maniobra es útil para el diagnóstico, es potencialmente dañina en los pacientes con shock cardiogénico y se debe evitarse en este contexto.
Paso 4: evaluación de la discapacidad y detección de signos fisiológicos de alarma (“exposure”).
La discapacidad se refiere a la condición neurológica, y la detección de los signos de alarma es un indicador del examen físico completo. No angustiar al paciente con un examen exhaustivo, sino más bien dedicarse a los sistemas más relevantes.
Paso 5: síntesis del diagnóstico, estudios complementarios y manejo final.
Ante la confirmación de deterioro se debe tener en cuenta el diagnóstico original y asegurarse de que se ha indicado el tratamiento apropiado. Serán necesarios estudios complementarios para confirmar el diagnóstico y valorar la gravedad de la enfermedad. En este contexto, la concentración del lactato sanguíneo puede tener carácter informativo. Un estudio prospectivo informó un 83% de mortalidad en los pacientes con un lactato en sangre ≥ 5 mEq/L.
Una vez que se hace el diagnóstico y/o se determina la causa (s) del deterioro se puede iniciar el tratamiento definitivo. Los pacientes graves suelen requerir un seguimiento más estrecho o ser transferidos a un área de atención de mayor complejidad como una UTI. La guía de NICE establece que esta decisión debería ser compartida por el médico tratante en la urgencia y el médico que lo va a recibir en el área al que va a ser trasladado, lo que pone de relieve la necesidad de que estos profesionales estén bien informados.
En ocasiones puede ser necesario decidir la limitación del tratamiento (por ej., "no intentar la resucitación cardiopulmonar"). En el Reino Unido, el General Medical Council establece que estas decisiones deben estar basadas en las circunstancias y los deseos de cada paciente. Esta voluntad implica un debate sensible con el paciente o sus allegados, o ambos (generalmente con médicos de mayor experiencia).
Por último, debe asegurarse de que todos los aspectos del plan de manejo son comunicados al equipo de atención sanitaria y al paciente (y a las personas cercanas a ellos), y que esta comunicación queda documentada.
¿Cuáles son los desafíos?
El Royal College of Phycisians ha puesto de relieve varios factores que pueden comprometer la atención oportuna y de alta calidad de los enfermos agudos; éstas se refieren en gran parte a la dotación de personal, la organización y la casuística. Estos factores incluyen la cobertura de médicos consultores inadecuada, especialmente fuera de horas, el agotamiento de los médicos jóvenes que trabajan en las guardias de emergencia debido al exceso de horas de trabajo, la menor experiencia clínica de los médicos en formación, el uso de sistemas de puntajes de alerta temprana diferentes entre los hospitales. Estos problemas se ven agravados por la mayor edad, la complejidad y la comorbilidad de los pacientes críticos, junto con un aumento general de las expectativas sociales acerca de la atención médica.
Por otra parte, aunque se ha demostrado que los puntajes de alerta temprana pueden identificar en forma confiable a los pacientes con enfermedades médicas y quirúrgicas que están en riesgo de deterioro y de sucesos adversos, los signos vitales, en particular la frecuencia respiratoria, no suelen a ser fiables y medidos en forma regular. También se han informado deficiencias en el uso de los puntajes de alerta temprana, tales como la omisión de observaciones o el cálculo incorrecto de los resultados.
El Royal College of Phycisians ha proporcionado un centro de formación en línea para apoyar la implementación del sistema de puntos de alerta temprana nacional. Por otra parte, esa institución ha dado a conocer dos conjuntos de herramientas para cuidados agudos, con recomendaciones para hacer frente a la dotación de personal y cuestiones de organización, como la propuesta de que los consultores deben tener mayor presencia en las salas, especialmente fuera de las horas normales de trabajo.
La formación subóptima de los estudiantes y los médicos en formación en cuanto a las habilidades para la atención aguda sigue siendo un problema importante. Una gran revisión sistemática de la literatura concluye que los alumnos y los médicos jóvenes carecen de conocimientos, confianza y competencia en todos los aspectos de la atención aguda, incluyendo la tarea básica de reconocer y manejar las enfermedades agudas.


No hay comentarios:
Publicar un comentario