Emergencia pediatrica; Encefalitis en la infancia
Manejo ante la sospecha: La encefalitis viral es una enfermedad potencialmente mortal que requiere manejo inmediato. A menudo se presenta de forma aguda, progresa rápidamente, y puede causar déficit neurológico grave en niños sanos.
Introducción
La encefalitis es una entidad de difícil diagnóstico para los médicos que trabajan en cuidados agudos. Los síntomas suelen ser inespecíficos, el diagnóstico diferencial es amplio, y se identifica una etiología clara en menos del 50% de los casos. Se conocen más de 100 patógenos únicos que causan encefalitis aguda y post-infecciosa. Varias enfermedades no infecciosas pueden imitar un cuadro de encefalitis y causar incertidumbre diagnóstica en el servicio de urgencias.
Hasta la fecha, no hubo grandes estudios multicéntricos que investigaran la encefalitis en lactantes o en niños. En 2008, la Sociedad de Enfermedades Infecciosas de Estados Unidos lanzó las guías de práctica clínica para el diagnóstico y el tratamiento de pacientes con encefalitis. Sus recomendaciones no son específicas para pediatría pero se pueden utilizar en el tratamiento de los niños con sospecha de encefalitis. En este caso, los autores utilizaron datos pediátricos y citaron estudios longitudinales siempre que fuera posible. Una revisión reciente de encefalitis en niños es particularmente útil para los clínicos en el departamento de emergencias pediátrico.
Este artículo se centra en el manejo emergente de la sospecha de encefalitis. La primera sección define la encefalitis y describe su epidemiología. A continuación, los autores realizan un enfoque de los diagnósticos diferenciales, que describe los patógenos comunes, los procesos mediados inmunológicamente (es decir, la encefalomielitis diseminada aguda [EDA]) y los procesos no infecciosos similares a la encefalitis. La segunda sección describe las características clínicas de la encefalitis. Aquí, los autores revisaron los resultados esperados en la historia clínica, el examen físico, el laboratorio, y las neuroimágenes. En la tercera sección se describe el manejo emergente de la encefalitis y se revisa la terapia antibiótica empírica en niños con sospecha de encefalitis. Finalmente, los autores examinaron el pronóstico para los niños con encefalitis infecciosas e inmunitarias. El objetivo de los autores se centró en niños sanos más allá del período neonatal. Otras revisiones describen la encefalitis aguda en poblaciones especiales, incluyendo recién nacidos, inmunodeprimidos, y viajeros.
Definición
La encefalitis implica la presencia de un proceso inflamatorio en el cerebro asociado con evidencia clínica de disfunción neurológica. Los médicos del departamento de emergencia pueden utilizar 2 criterios clínicos para evaluar la sospecha de encefalitis. En primer lugar, los niños deben presentar encefalopatía o alteración del nivel de conciencia (letargia, irritabilidad extrema, o cambios de personalidad). En segundo lugar, deben estar presentes 2 o más de los siguientes:
- fiebre,
- convulsiones,
- déficit neurológico focal,
- electroencefalograma (EEG) anormal,
- neuroimagen anormal, y
- pleocitosis en el líquido cefalorraquídeo (LCR)
Estos criterios diagnósticos asumen una etiología infecciosa o inmunitaria de la encefalitis. En sentido estricto, la encefalitis es un diagnóstico patológico que requiere la confirmación por autopsia o biopsia del tejido cerebral. La biopsia cerebral se realiza rara vez en pacientes vivos. Las pruebas serológicas menos invasivas identifican un patógeno en menos del 50% de los casos. A la mayoría de los niños se les diagnostica encefalitis si tienen una presentación clínica apropiada junto con la evidencia de inflamación del sistema nervioso central (SNC) (marcadores inflamatorios en el LCR o alteraciones en las neuroimágenes). Se requiere un alto índice de sospecha para la correcta identificación y tratamiento de los niños con diagnóstico presuntivo de encefalitis.
Epidemiología
La epidemiología de la encefalitis no está bien entendida debido a variaciones en los criterios de diagnóstico y a la falta de una definición estándar de caso. Existen diferencias significativas en los sistemas de vigilancia en América del Norte y Europa. La vigilancia actual probablemente subestima y sub reporta la verdadera incidencia de encefalitis aguda.
El sarampión, la parotiditis, la rubéola y la poliomielitis eran causas comunes de encefalitis antes de la incorporación de las vacunas. El virus del Oeste del Nilo, el Mycoplasma pneumoniae, el Enterovirus 71, el Lyssavirus australiano y el virus Nipah se han descrito recientemente como agentes patógenos nuevos o apreciados recientemente como asociados con encefalitis. La encefalitis mediada por mecanismos inmunológicos se reconoce cada vez más en los niños. La encefalitis postinfecciosa o EDA es un síndrome clínico bien conocido, y estudios recientes describieron encefalitis asociada con anticuerpos contra los canales de voltaje de potasio y receptores de N-metil-D-aspartato.
Varios estudios grandes evaluaron las causas y perfiles clínicos de la encefalitis. Un estudio realizado en California, por ejemplo, incluyó a todos los pacientes con diagnóstico presuntivo de encefalitis durante 7 años. Un total de 1570 pacientes (incluyendo 706 niños) cumplieron con los criterios de inclusión: se identificó un agente etiológico en el 16% de de los casos, y el 69% de esos casos fueron causados por virus. Los agentes virales más comunes fueron el herpes simple tipo 1 y los enterovirus. El estudio de California también encontró varios pacientes pediátricos con M. pneumoniae en sangre y LCR. Los niños con encefalitis por Mycoplasma requieren frecuentemente cuidados y tratamiento críticos y largas estadías hospitalarias, pero hasta ahora, el papel y el mecanismo de la encefalitis por Mycoplasma es poco claro. Existe una importante controversia en torno al mejor manejo de los niños con cultivos positivos para Mycoplasma y LCR estéril.
Incidencia
Los datos epidemiológicos sugieren que la incidencia de encefalitis es más alta en los jóvenes y en los de mayor edad. Los lactantes son particularmente susceptibles. La incidencia estimada de encefalitis aguda en lactantes menores de 1 año es de 27,7 por 100000. La incidencia estimada en niños es de 10,5 por 100000. La incidencia de EDA es de 0,8 por 100000.
Diagnóstico diferencial
Los niños pueden alterar su estado mental por enfermedades infecciosas, inmunitarias, u otros procesos. Este artículo pone de relieve a la encefalitis como una causa grave y potencialmente tratable de encefalopatía en niños. Se describen más de 50 causas de encefalitis en las guías de la Sociedad de Enfermedades Infecciosas de los Estados Unidos. No es ni práctico ni factible revisar cada patógeno infeccioso que causa encefalitis. En su lugar, los autores ofrecen una visión general de los diferentes organismos que causan encefalitis aguda e inmunitaria.
En primer lugar, los autores revisaron la encefalitis viral aguda. Se destacaron en este artículo dos familias de virus, los arbovirus y los herpesvirus. A continuación, los autores repasaron la encefalitis inmune ya que el tratamiento es diferente del de la encefalitis infecciosa aguda. Finalmente, los autores discuten los cuadros que asemejan encefalitis que pueden causar incertidumbre diagnóstica en el departamento de emergencia.
Encefalitis viral
Las causas virales de encefalitis se pueden clasificar de diferentes maneras. Algunos autores distinguen las causas de encefalitis epidémica (en donde ocurren más casos que el número esperado en un área determinada durante un período de tiempo definido) de la esporádica (que ocurre en una distribución dispersa, aislada, o aparentemente al azar). La encefalitis por arbovirus es epidémica; la mayoría de los casos ocurren en climas húmedos durante los meses de verano, cuando los artrópodos son más activos. La encefalitis herpética es esporádica; las infecciones característicamente no siguen patrones temporales.
Arbovirus
Los virus transmitidos por artrópodos son una causa común de encefalitis. La mayoría de las infecciones por arbovirus son subclínicas. La infección sintomática por arbovirus se manifiesta como una enfermedad febril sistémica, enfermedad hemorrágica (por ejemplo, fiebre del dengue) o enfermedad del SNC invasiva. Generalmente, la encefalitis por arbovirus está precedida por un síndrome gripal inespecífico con fiebre, dolor de cabeza, mialgia y malestar. Muchas infecciones del SNC por arbovirus se presentan con signos clínicos inequívocos. El virus del oeste del Nilo, por ejemplo, produce daños en las células del cuerno anterior y puede causar parálisis fláccida clínicamente indistinguible de la poliomielitis. Muchas formas de encefalitis transmitida por garrapatas causan parálisis transitoria de las extremidades, cintura escapular y de los músculos respiratorios. La encefalitis japonesa se presenta a menudo con parálisis espástica. Es común en Japón, China, India y el sudeste de Asia y debería ser prioritario en el diagnóstico diferencial de los jóvenes viajeros o inmigrantes recientes con sospecha de encefalitis.
Herpesvirus
La familia de los herpes es responsable de 2100 hospitalizaciones por año por encefalitis en América. Incluye virus del herpes simplex 1 y 2 (VHS-1 y VHS-2); virus varicela zoster; citomegalovirus; virus herpes humanos 6, 7 y 8 (VHH-6, VHH-7, VHH-8), y virus de Epstein-Barr. El virus herpes simplex representa el 1% al 2% de todos los casos de encefalitis. La encefalitis por herpes simplex generalmente se presenta con fiebre aguda, estado mental alterado y signos neurológicos focales. Las anormalidades neurológicas pueden incluir debilidad, alteraciones sensoriales, afasia, defectos visuales, parálisis de los nervios craneales y convulsiones. Un estudio de niños infectados encontró que casi la mitad se presenta con convulsiones; el 84% de las convulsiones fueron generalizadas y el 16% fueron focales. Diecisiete por ciento de los niños con encefalitis por VHS se presenta con apneas.
Muchos otros patógenos están asociados con encefalitis aguda. Los enterovirus son comunes en el verano y otoño (coxsackie, virus ECHO, enterovirus 70 y 71, poliovirus, y parechovirus). Deben considerarse los paramixovirus (sarampión y paperas) en el niño no inmunizado. También puede verse en el departamento de emergencias la encefalitis por influenza, adenovirus, rubéola y parvovirus. Estas entidades clínicas fueron revisadas en las guías de encefalitis de la Sociedad de Enfermedades Infecciosas de Estados Unidos de 2008.
Estas directrices de 2008 también describen causas no virales de encefalitis, incluyendo causas bacterianas, parasitarias, fúngicas, y por rickettsias. El M. pneumoniae es una causa particularmente importante de encefalitis en niños por otro lado sanos.
Encefalomielitis inmunitaria
La encefalitis inmune o postinfecciosa ha sido cada vez más reconocida como causa de alteración del estado mental en niños. La encefalomielitis diseminada aguda es una entidad clínica bien descrita y un enfoque en este artículo. La encefalitis asociada con anticuerpos contra los canales de voltaje de potasio y receptores de N-metil-D-aspartato (NMDA) son nuevos síndromes con características clínicas distintivas.
La encefalomielitis diseminada aguda es una respuesta autoinmune a un estímulo antigénico anterior como la inmunización o la enfermedad viral. Varias características distinguen la EDA de una enfermedad más aguda. En primer lugar, la EDA ocurre típicamente 1 a 14 días después de la vacunación o menos de 1 semana después de la aparición de un exantema agudo. La encefalomielitis diseminada aguda es más común durante los meses de invierno y se ve por lo general después de una enfermedad respiratoria. El patógeno más común asociado con EDA es el virus de la gripe. El LCR es estéril, y no se detecta agente patógeno en la punción lumbar.
Las presentaciones clínicas de la EDA y la encefalitis aguda pueden ser similares. Los niños a menudo se presentan con signos neurológicos multifocales que afectan a los nervios ópticos, el cerebro y la médula espinal. Dos revisiones pediátricas recientes de EDA describieron una alteración del nivel de conciencia en la mayoría de los niños. La mitad de los niños afectados tenían fiebre y cefalea. Un tercio de los niños tenía rigidez de nuca. Son comunes las anormalidades de los nervios craneales y la ataxia. La encefalomielitis diseminada aguda es monofásica y no progresiva; y si los síntomas evolucionan o el curso de la enfermedad cambia repentinamente deben considerarse diagnósticos alternativos, como la esclerosis múltiple.
El diagnóstico de EDA se confirma por los hallazgos característicos en la resonancia magnética (RM). Clásicamente, la RM muestra múltiples áreas irregulares o focales de hiperintensidad en T2. La sustancia blanca por lo general está más afectada que la materia gris. A menudo están involucrados los ganglios basales, tálamo, tronco cerebral, cerebelo y médula espinal.
La encefalitis del receptor de N-metil-D-aspartato se observa generalmente en adultos jóvenes. Se asocia fuertemente con teratomas de ovario; una serie de casos encontró que la prevalencia de teratoma de ovario fue del 56% en mujeres mayores de 18 años, del 31% en niñas de 18 años o menores, y del 9% en niñas de 14 años o más jóvenes. Los niños con encefalitis del receptor NMDA se presentan con cambios rápidos en el estado de ánimo, el comportamiento y la personalidad que pueden confundirse con psicosis aguda. El cuadro clínico suele avanzar hasta incluir convulsiones, letargo, discinesia e hipoventilación. Los pacientes pueden mejorar con la inmunoterapia y la remoción del tumor.
Otras enfermedades del SNC
La presentación inicial de la encefalitis viral puede ser similar a otros procesos infecciosos y no infecciosos. La meningitis bacteriana y el absceso cerebral son infecciones importantes que simulan la encefalitis viral. Los hallazgos clásicos de la meningitis bacteriana están a veces presentes en la encefalitis viral (incluyendo los signos de Kernig y Brudzinski) y un cultivo viral positivo no descarta meningitis bacteriana concurrente. En niños que presentan probable encefalitis (es decir, encefalopatía y pleocitosis de LCR sin un diagnóstico definitivo alternativo), el médico de urgencias debería tratarlo con antibióticos empíricos y antivirales hasta que estén disponibles los resultados de las pruebas diagnósticas.
Las enfermedades no infecciosas simuladoras de encefalitis viral incluyen enfermedades vasculares, tumores, procesos metabólicos, y la intoxicación con drogas/abstinencia. Deben considerarse en el diagnóstico diferencial la lesión cerebral traumática y la epilepsia primaria.
Clínica
Historia
Una historia centrada es esencial para guiar las pruebas de laboratorio y el manejo agudo del niño con sospecha de encefalitis. Los indicios epidemiológicos pueden orientar al clínico hacia causas específicas de encefalitis viral. Por ejemplo, debe considerarse la encefalitis japonesa en el joven viajero o reciente inmigrante de Asia. Las enfermedades prevenibles por vacunación como el sarampión se deben considerar en los niños no vacunados. Thompson y colaboradores proporcionaron recientemente una revisión útil de patógenos potenciales en base a los factores de riesgo.
La mayoría de los niños con encefalitis aguda inicialmente presentarán fiebre y cefalea. Posteriormente, signos neurológicos focales, alteración del estado mental y pueden desarrollar cambios de personalidad. La presentación clínica puede sugerir si la encefalitis es focal o difusa. Por ejemplo, la encefalitis por VHS suele comenzar con crisis focales del lóbulo temporal, hemiparesia o defectos de los nervios craneales. Por otra parte, la mayoría de los arbovirus afectan al cerebro de forma difusa con fiebre inicial, vómitos, obnubilación, y coma. Las convulsiones son generalmente un signo tardío y un factor pronóstico ominoso. Los niños con EDA a menudo presentan signos neurológicos multifocales, anormalidades de los pares craneales y ataxia. La fiebre y la cefalea están presentes en el 50% de los niños con EDA. La rigidez de nuca está presente en el 33% de los niños con EDA.
Se debe prestar especial atención a los síntomas infecciosos y las exposiciones. Se describen más adelante las preguntas importantes que se deben hacer en la historia.
Factores infantiles
- ¿Se sospecha o tiene una deficiencia inmune?
- ¿Hay factores de riesgo para la presencia del virus de la inmunodeficiencia humana?
- ¿Existe preocupación sobre el desarrollo neurológico del niño?
Factores patógenos
- ¿Hubo una enfermedad prodrómica?
- ¿Es esta una enfermedad aguda o crónica?
Factores ambientales
- ¿Cuál es la estación?
- ¿Existen patógenos endémicos en la comunidad del niño?
- ¿Hubo alguna exposición a animales, aves o insectos?
- ¿El niño ha sido mordido, rasguñado, lamido o estuvo en contacto con la orina/heces de animales?
- ¿Hubo alguna exposición profesional?
- ¿Hubo algún viaje reciente?
- ¿Hubo alguna vacuna antes del viaje?
- ¿El niño está vacunado?
- ¿Cuándo fue su última inmunización?
Examen físico
Muy a menudo, el examen físico es normal o inespecífico. El médico de urgencias debe evaluar rápidamente el nivel de conciencia y buscar signos de hipertensión intracraneal, incluyendo hipertensión arterial, bradicardia, respiraciones irregulares, papiledema y respuestas pupilares anormales. Un examen neurológico cuidadoso es esencial para registrar su estado basal y determinar si los déficits focales están presentes en el servicio de urgencias. La encefalitis por herpes simplex puede presentarse con afasia y convulsiones focales dada la predilección del virus por los lóbulos temporales. Los niños con encefalitis pueden tener ataques sutiles que se manifiestan como una alteración paroxística de la frecuencia cardíaca, desviación ocular tónica, nistagmos o movimientos clónicos.
Debe documentarse un examen físico de la cabeza a los pies porque los hallazgos pueden apuntar a una causa específica de la encefalitis del niño. Por ejemplo, la herpangina o la enfermedad mano-pie-boca sugieren fuertemente infección por Coxsackie. La adenopatía regional sugiere enfermedad por arañazo de gato.
Evaluación diagnóstica
La evaluación diagnóstica del niño con sospecha de encefalitis depende de la historia y el examen físico. El médico de urgencias debe buscar evidencia de infecciones del SNC tratables tales como la encefalitis por VHS y la meningitis bacteriana. Las pruebas adicionales deben guiarse por la información estacional, geográfica, y la exposición. Una evaluación diagnóstica exhaustiva puede no ser práctica dado el gran número de posibles patógenos. Luego se describirán los análisis de laboratorio esenciales. Las neuroimágenes y los análisis del LCR son fundamentales para documentar la patología del SNC y para descartar causas no infecciosas de encefalopatía.
El estudio diagnóstico de los niños con sospecha de encefalitis debe incluir hemograma completo con recuento diferencial, estudios de coagulación y pruebas de función renal y hepática. Los resultados de estos estudios generalmente son inespecíficos. Los electrolitos séricos y urinarios son anormales (es decir, bajo sodio y osmolaridad sérica con aumento del sodio urinario asociado a una osmolaridad urinaria mayor que la osmolaridad sérica).
La punción lumbar se debe hacer en el servicio de urgencias si no hay contraindicaciones absolutas. Típicamente, los niños con encefalitis viral y EDA tienen pleocitosis linfocítica, proteínas elevadas, y concentración normal de glucosa. Las bandas oligoclonales de inmunoglobulina G se ven raramente en la EDA y, si existen, deben alertar al médico de urgencias a diagnósticos alternativos como esclerosis múltiple. Un recuento elevado de glóbulos rojos sugiere destrucción del parénquima y puede verse en el VHS y en otras formas de encefalitis necrotizante. Los eosinófilos en el LCR pueden sugerir ciertos agentes etiológicos, incluyendo helmintos, sífilis, M. pneumoniae, e infección por rickettsias. La reacción en cadena de polimerasa (PCR) viral es el pilar del diagnóstico de la encefalitis aguda. La PCR viral debe ser enviada rutinariamente para VHS-1, VHS-2, enterovirus, y parechovirus. La presentación clínica determinará qué otros patógenos deben analizarse por PCR. Un consultor infectológico puede ser útil para coordinar las pruebas auxiliares.
Aunque el diagnóstico y el tratamiento inicial de la encefalitis deberían hacerse teniendo en cuenta los hallazgos clínicos, el EEG, si está disponible, puede ser útil para evaluar la actividad convulsiva y la focalidad. La mayoría de los niños con encefalitis tienen anormalidades no específicas en el EEG tales como enlentecimiento generalizado. El EEG es más sensible que la tomografía computarizada (TC) y la resonancia magnética en la detección de encefalitis focal en su presentación inicial. La mayoría de los casos de encefalitis por VHS, por ejemplo, clásicamente se presentan con hallazgos de lateralización como descargas epileptiformes lateralizadas seudoperiódicas.
Las neuroimágenes se utilizan para apoyar el diagnóstico de encefalitis y no excluyen otros procesos del SNC. La resonancia magnética es más sensible que la TC para detectar cambios agudos asociados con encefalitis y puede sugerir una etiología. Por ejemplo, el VHS a menudo se asocia con cambios en el lóbulo temporal, mientras que los arbovirus afectan la materia gris profunda. La encefalomielitis diseminada aguda clásicamente se presenta con lesiones irregulares y de señal alta que afectan la sustancia blanca más que la materia gris. La tomografía computarizada puede excluir otros procesos de enfermedad y debe ser solicitada si la RM no está disponible.
Manejo
Los niños en el servicio de urgencias deberían ser rápidamente evaluados para las complicaciones potencialmente mortales de la encefalitis. Las dificultades de la vía aérea, la respiración y la circulación deberían ser manejadas inmediatamente. La hipertensión endocraneana debería ser identificada y tratada. Deberían chequearse la glucemia y los electrolitos séricos. Las convulsiones deben tratarse con medicamentos anticonvulsivos adecuados. Dada la falta de directrices en la literatura, es razonable comenzar con medicamentos anticonvulsivos basados en el tipo de convulsión y en las guías institucionales individualizadas. La monitorización continua con EEG o telemetría puede ser necesaria para identificar convulsiones subclínicas. Algunos niños con sospecha de encefalitis necesitarán cuidados intensivos o consultas neurológicas.
No debe retrasarse la administración de antibióticos empíricos mientras se esperan los resultados del laboratorio. Todos los niños con sospecha de encefalitis deben recibir aciclovir parenteral para tratar la infección por VHS. Los niños menores de 12 años deben iniciar el tratamiento empíricamente con dosis de 60 mg/kg por día dividido cada 8 horas. Los adultos y niños mayores de 12 años deben iniciar el tratamiento empíricamente con dosis de 30 mg/kg por día dividido cada 8 horas. La duración del tratamiento debe ser de al menos 21 días para las encefalitis por VHS confirmadas por laboratorio. No hay consenso en la literatura en cuanto a cuando interrumpir la terapia con aciclovir si el resultado de la PCR para VHS es negativo. El resultado de la PCR para VHS puede ser negativo en las primeras 72 horas de la enfermedad, por lo que estaría justificado repetir la punción lumbar si existe una importante sospecha clínica de VHS. El aciclovir puede ser nefrotóxico, por lo que debe mantenerse una adecuada hidratación. Un estudio demostró que el 21% de los recién nacidos con aciclovir a largo plazo, desarrollará neutropenia.
Los antibióticos parenterales deben iniciarse de inmediato para el tratamiento empírico de la infección bacteriana en niños con sospecha de encefalitis (es decir, con encefalopatía y pleocitosis de LCR sin diagnóstico alternativo definitivo). La elección de los antibióticos debe basarse en cualquier clínica específica o factores epidemiológicos que puedan presentar. Si no se determina ningún microorganismo probable o si se considera la meningitis bacteriana, una estrategia para el tratamiento empírico es el uso de ceftriaxona a 80 a 100 mg/kg/día (dosis máxima, 4 g al día) y vancomicina 60 mg/kg/día dividida cada 6 horas (dosis para adultos, 4g/día).
Todos los niños con encefalitis deben tener tratamiento de apoyo. Los niños deben ser ingresados en el hospital para los estudios de diagnóstico y el tratamiento de las complicaciones (por ejemplo, estabilización cardiorrespiratoria, líquidos para la deshidratación y/o SIADH, medicación para las convulsiones). Existen tratamientos específicos para algunos tipos de encefalitis, pero los medicamentos antivirales no alteran el curso de la enfermedad de los arbovirus y varios otras infecciones virales del SNC.
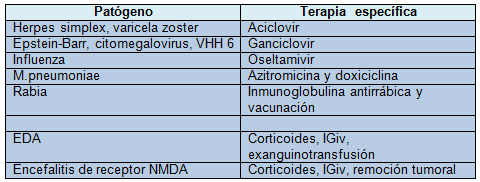
Terapias específicas
Algunas causas de encefalitis se pueden tratar con terapias específicas (Tabla 1).
El aciclovir, por ejemplo, reduce las complicaciones y mejora los resultados del desarrollo neurológico en los niños con encefalitis por herpes simplex confirmada. La dosificación se proveyó anteriormente. El aciclovir es también eficaz contra la encefalitis por varicela zoster a una dosis de 10 a 15 mg/kg administrados por vía intravenosa cada 8 horas por 10 a 14 días. El ganciclovir a una dosis de 5 mg/kg administrado por vía intravenosa cada 12 horas durante 14 a 21 días puede ser eficaz contra la encefalitis por Epstein-Barr, citomegalovirus y virus del herpes humano 6, pero no hay estudios a gran escala que analicen su uso.
El tratamiento de la encefalitis por Mycoplasma es controversial, pero las guías actuales sugieren la terapia antibiótica empírica con doxiciclina o azitromicina.
La recomendación actual para tratar la encefalitis por influenza A o B es el oseltamivir durante 5 días.
Los esteroides y la terapia inmunomoduladora son el tratamiento de primera línea para la EDA, aunque no se han realizado estudios a gran escala para apoyar su uso en niños o adultos. La metilprednisolona en altas dosis de 1g diario por vía intravenosa se comienza generalmente en adultos con sospecha de EDA. El recambio plasmático debe considerarse en niños que no responden a los esteroides.
Si se sospecha EDA, pueden ser útiles las consultas con neurología o infectología para guiar el tratamiento con esteroides, inmunoglobulinas intravenosas (IGiv), y/o plasmaféresis. La encefalitis asociada a receptores de N-metil-D-aspartato se trata con terapias similares y con la extirpación de los tumores de ovario. Podría tener un papel el tratamiento con altas dosis de esteroides en los niños con hipertensión endocraneana, aunque no hay estudios a gran escala que apoyen su uso en la encefalitis viral aguda.
Prevención
Se dispone de vacunas comerciales contra el virus Japonés B, la fiebre amarilla y la encefalitis transmitida por garrapatas. El tratamiento recomendado para los niños expuestos al virus de la rabia es la vacunación y la profilaxis postexposición con inmunoglobulina. Un informe de caso describe una niña de 15 años que sobrevivió a la encefalitis rábica sin profilaxis postexposición. Fue tratada con ribavirina y coma inducido por fármacos, pero el éxito de este protocolo de tratamiento no se repitió. Como hasta ahora, no existe un tratamiento probado para la encefalitis rábica.
Pronóstico
Las generalizaciones sobre pronósticos son difíciles porque la mayoría de los casos de encefalitis son de causa desconocida. En el servicio de urgencias, el pronóstico debería ser reservado hasta que los resultados de laboratorio indiquen lo contrario.
Algunas de las causas de encefalitis aguda, como por enfermedad por arañazo de gato, tienen generalmente un curso breve con recuperación neurológica completa. Otros, como el VHS, tienen una incidencia mucho mayor de complicaciones neurológicas, incluso con una adecuada terapia antiviral. Sin tratamiento, la tasa de mortalidad de la encefalitis por VHS es del 70%, y aún con tratamiento, al menos el 35% al 62% de los sobrevivientes presentan secuelas a largo plazo, tales como discapacidades de aprendizaje y dificultad en el habla o la audición. La encefalitis rábica es por lo general fatal.
Las infecciones por arbovirus tienen resultados variables. La encefalitis venezolana y de La Crosse tienen los mejores pronósticos de los arbovirus, con tasas de mortalidad inferiores al 1% y pocos problemas neurológicos entre los sobrevivientes. La tasa de mortalidad para el virus de la encefalitis equina del este, por otro lado, puede ser tan alta como el 75%. Se esperan graves secuelas neurológicas entre los sobrevivientes. Las tasas de mortalidad del virus del oeste del Nilo se estima en menos al 15%, y la mayoría de los niños logran una recuperación neurológica completa.
La mayoría de los niños con EDA tienen a menudo una recuperación clara y completa. Al igual que con la encefalitis aguda, el pronóstico depende en gran medida del agente etiológico. La encefalomielitis diseminada aguda después del sarampión tiene el peor pronóstico; tiene una tasa de mortalidad de 25% y el 25% al 40% de los sobrevivientes tienen graves deficiencias neurológicas. Una serie de casos encontró que 9 pacientes (29%) con encefalitis de receptor NMDA tuvo una completa recuperación; 14 (45%) se recuperaron con leves deficiencias neurológicas; y 8 (26%) quedaron con severos déficits neurológicos.
Resumen y conclusiones
La encefalitis es una infección relativamente rara y grave. Se requiere un alto índice de sospecha para identificar y tratar la encefalitis en el servicio de urgencias. Los médicos pueden diagnosticar encefalitis basados en la presencia de encefalopatía y las características clínicas clave que incluyen fiebre, convulsiones, déficit neurológico focal, pleocitosis del LCR y anomalías de neuroimágenes/EEG.
A menudo, la causa permanece desconocida a pesar de las pruebas diagnósticas exhaustivas y la neuroimagen. Los médicos de emergencia deberían examinar las causas comunes y tratables. La terapia empírica para la encefalitis por herpes simple y la meningitis bacteriana debe iniciarse inmediatamente. Las consultas con infectología y neurología pueden ayudar a decidir la duración y el tipo de terapia. El tratamiento precoz y las medidas de apoyo en el servicio de urgencias maximizan la probabilidad de recuperación del niño.
Puntos Clave:
- La encefalitis aguda es relativamente rara
- La mayoría de los casos son causados por virus
- Se identifica un patógeno en menos del 50% de los casos
- Los diagnósticos diferenciales incluyen procesos infecciosos/inmunitarios/enfermedades no infecciosas
- La historia del paciente y de su ambiente guía el proceso diagnóstico
- Las investigaciones principales incluyen recuento sanguíneo completo, análisis del LCR y
- neuroimágenes
- Comenzar el tratamiento empírico con aciclovir y antibióticos inmediatamente
Tabla 1. tratamientos específicos de la encefalitis
Comentario: El presente artículo destaca la importancia de considerar a la encefalitis dentro de los diagnósticos diferenciales de los niños febriles con déficit neurológico. Es necesario conocer las etiologías más frecuentes en el lugar de atención para instaurar el tratamiento empírico adecuado en forma precoz, lo que mejora el pronóstico a corto y largo plazo de los pacientes. Además destaca la importancia de considerar las etiologías inmunológicas con su tratamiento acorde.
Artículos relacionados
Infección por virus de la rabia humana
Emergencia pediatrica; Encefalitis en la infancia
Encefalitis por el virus herpes simple
Encefalitis viral; Diagnóstico y tratamiento
Infección por virus de la rabia humana
Emergencia pediatrica; Encefalitis en la infancia
Encefalitis por el virus herpes simple
Encefalitis viral; Diagnóstico y tratamiento


No hay comentarios:
Publicar un comentario